Бронхиальная астма после воспаления легких
Каждое заболевание представляет собой серьезную угрозу для здоровья человека. Даже, казалось бы, незначительный недуг способен привести к серьезным последствиям в будущем.
Особого внимания заслуживает возникновение одного заболевания при уже диагностированном другом.
В этом случае следует не только тщательно изучить все возможные проявления болезни, но и уделить особое внимание правильной компоновке всех применяемых методов лечения, рекомендованных в случае одновременного развития обоих недугов.
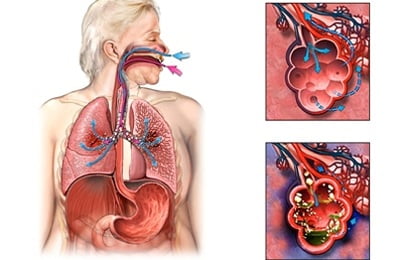 Наиболее часто встречающимся в параллельном протекании двух заболеваний является воспалительный процесс в области легочных путей и наличие астмы в различной степени сложности.
Наиболее часто встречающимся в параллельном протекании двух заболеваний является воспалительный процесс в области легочных путей и наличие астмы в различной степени сложности.
Воспаление легких или пневмония – это инфекционное заболевание, возникающие по мере воздействия одного или нескольких возбудителей: стафилококков, пневмококков, микоплазм, хламидий, вирусов и т. д.
Воспаление данной области обладает несколькими специфическими признаками. Недооценивать риск явления в этом случае не стоит, так как с каждым днем развития недуга увеличивается опасность развития и осложнений.
Особенности протекания и принципы дифференциальной диагностики
Проявлению в организме человека того или иного заболевания способствуют несколько факторов единовременно. Касаемо воспаления легочных путей можно отметить следующее, что причин обострения может быть несколько, а сама форма болезни зачастую отличается в каждом отдельно взятом случае.
 Проявляющиеся симптомы зависят в первую очередь от таких факторов, как:
Проявляющиеся симптомы зависят в первую очередь от таких факторов, как:
- возбудитель;
- величина легочных тканей, пораженных болезненным процессом;
- вероятности возникновения или уже установленные осложнения, развивающиеся параллельно с недугом;
- реактивность человеческого организма в ослабленном состоянии.
Нередко на состояние организма и развитие воспаления влияют и условия жизни человека, своевременная медицинская помощь, качество употребляемых препаратов и грамотно подобранный режим.
В случае проведения дифференциальной диагностики легочное воспаление чаще всего дифференцируется от ОРВИ. В этом случае вирусная инфекция является фоном развития воспалительных процессов в легких.
Также в некоторых случаях возможно дифференцирование воспаления легких от бронхита в острой форме или от бронхиолита.
Определение диагноза воспаления легких происходит на основании нескольких данных:
- оценка симптомов общего характера, наиболее характерных для рассматриваемой болезни;
- наличие фебрильной лихорадки в течение более чем трех суток;
- проявление тахипноэ с болезненным втягиванием участков тела, расположенных между ребрами, не сопровождающихся признаками обструкции;
-
 любые проявления интоксикации, например, снижение аппетита, плохой сон, постоянная слабость и бледность кожных покровов;
любые проявления интоксикации, например, снижение аппетита, плохой сон, постоянная слабость и бледность кожных покровов; - определение симптомов воспалительных процессов в легких локального характера;
- наличие укороченных перкуторных звуков в области определенного участка легкого;
- явные изменения частоты и характера дыхания, усиленный темп бронхофонии в одних и тех же участках;
- возникновение мелкопузырчатого хрипа, крепитации;
- определение асимметрии физикального изменения в области легочных путей.
Для воспалений легочных путей, развивающихся на фоне ОРВИ, также характерны катаральные изменения носоглотки, резкое повышение температуры, но при этом отсутствует рентгенологическое и локальное изменение.
к оглавлению ↑
Причины развития заболевания у астматиков
Возникновение воспаления легких при бронхиальной астме зачастую развивается вторично и напрямую связано с длительными или частыми приступами бронхиальной астмы. В этом случае в серьезной степени страдают бронхи, где происходит неблагоприятное скопление опасной для дыхательных путей слизи.
 Возрастные группы, подверженные поражению болезнью, представлены следующим образом:
Возрастные группы, подверженные поражению болезнью, представлены следующим образом:
- Пациенты от 1 до 5-ти лет чаще всего страдают от вирусного типа пневмонии.
- Группа пациентов от 5 до 30 лет подвержена микоплазменным пневмониям.
- Больные в возрасте старше 30 лет страдают от пневмококковой (и иной бактериальной) пневмонии.
У пациентов, страдающих от бронхиальной астмы, всегда повышается риск обострения серьезных инфекций в легких. Такие инфекции вызваны бактерией под названием Streptococcus Pneumoniae, выступающей в качестве наиболее часто встречающейся причины возникновения и распространения заболевания.
Кроме этого, данный вид неблагоприятный бактериальный фон может спровоцировать даже потенциально – смертельные ушные и респираторные инфекции, инфекции кровотока головного мозга.
Медиками отмечено, что проявлений различных инфекционных заболеваний у астматиков вне зависимости от их возраста в семь раз выше, нежели у других групп пациентов. Кроме этого, в 17% исследованиях случаев данное заболевание связано с астмой напрямую.
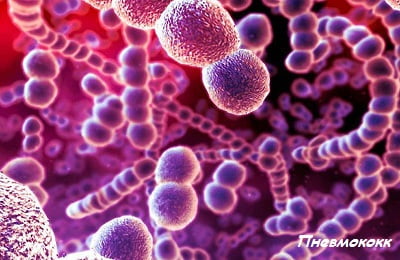 Результаты исследований ученых доказали, что масштабы сферы действия пневмококков, возможно значительно снизить, если провести заблаговременную (профилактическую) вакцинацию пациентов – астматиков.
Результаты исследований ученых доказали, что масштабы сферы действия пневмококков, возможно значительно снизить, если провести заблаговременную (профилактическую) вакцинацию пациентов – астматиков.
Благодаря длительным лабораторным исследованиям, проводимым в группе больных, включающей более 4000 человек, удалось установить, что астматики, принадлежащие к старшей возрастной группе, находятся в зоне семикратного риска возникновения и обострения пневмококковых поражений.
Восприимчивость больных астмой к микробным инфекциям иммунологами объясняется процессом хронических воспалений, влияющих на резкое ослабление состояния легких, усиление предрасположенности к опасным инфекциям в области дыхательных путей. Также при бронхиальной астме неблагоприятную роль играет специфический патогенный механизм иммунной системы.
к оглавлению ↑
Тонкости лечения воспалений в области легких при астме
У астматиков при лечении данного недуга встает определенный выбор: назначение повышенных доз антибиотиков для устранения воспалительных проявлений, но при этом риск осложнения имеющейся астмы.
Назначение малых доз антибиотиков может повлиять на возникновение осложнений в период после пневмонии.
Стало быть, следует искать «золотую середину», то есть назначать минимальные дозы антибиотика при параллельном приеме препаратов против астмы. В итоге астма не дает обострений, осложнения в состоянии здоровья не наблюдаются, при этом степень возникших поражений легочных путей снижается.
 В итоге, фармакотерапия уменьшает защиту иммунитета. Но с другой стороны пациенты – астматики довольно часто применяют антибиотики в качестве одной из составляющих применяемой схемы лечения, где инфекционные агенты намеренно приспосабливаются препаратам – антибиотикам.
В итоге, фармакотерапия уменьшает защиту иммунитета. Но с другой стороны пациенты – астматики довольно часто применяют антибиотики в качестве одной из составляющих применяемой схемы лечения, где инфекционные агенты намеренно приспосабливаются препаратам – антибиотикам.
Это становится основной причиной такого явления, что пневмония у страдающих от астмы гораздо труднее поддается терапевтическому лечению с приемом антибиотиков.
Так как пневмония относится к типу инфекционных заболеваний, то и рассматриваться она должна патогенетически по виду выявленного возбудителя, по характерному механизму инфекций.
Неинфекционные виды воспалений в области легких, представляющие собой застойную пневмонию, выражаются в таких заболеваниях, как астма, альвеолит, но не могут быть обозначены в качестве классической формы пневмонии.
Меры по лечению осложненных форм пневмонии могут осуществлять врачи широкого профиля, то есть терапевты. В случаях особо тяжелых состояний больных, требуется немедленная госпитализация. Желательно поместить пациента в специализированный стационар, в пульмонологическое отделение.
 Симптоматический подход к лечению легочных воспалений направлен:
Симптоматический подход к лечению легочных воспалений направлен:
- на эффективное устранение причин заболевания;
- на скорейшее облегчение выявленных симптомов болезни.
В качестве лечебных приемов эффективно назначать специальные комплексы процедур: ингаляции, прогревания. Дополнительно имеет смысл регулярное употребление муколитических препаратов, повышающих иммунитет.
Сочетание диагнозов астмы и воспаления легких – достаточно распространенная комбинация.
В этом случае планирование необходимого лечения основывается на скорейшем избавлении легочных путей от обнаруженных воспалений.

Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…
Источник
Автор Предложить Статью На чтение 5 мин. Опубликовано 21.06.2019 16:36
Обновлено 21.06.2019 16:29
Астма и пневмония — это два респираторных заболеваний. У них имеются общие симптомы, но они имеют разные причины и методы лечения. Пневмонию труднее обнаружить у людей с астмой. Астма непосредственно не вызывает пневмонию, но люди с хроническими респираторными проблемами могут иметь более высокий риск развития пневмонии.
Что такое астма и пневмония?
Астма и пневмония — это состояния, которые влияют на легкие. Бронхиальная астма — хроническое респираторное состояние, которое приводит к сужению и воспалению дыхательных путей бронхиолы. Симптомы проходят с течением времени и часто включают:
- затрудненное дыхание;
- сдавливание грудной клетки;
- кашель.
Хрипы и кашель, как правило, возникают во время приступа астмы, что затрудняет дыхание.
Триггеры астмы включают:
- типичные аллергены, такие как шерсть домашних животных, пыльца, плесень и пыль;
- химические испарения;
- дым;
- загрязнение воздуха;
- холодная, сухая погода;
- упражнения.
Пневмония — это инфекция легких, вызванная бактериями, грибками, паразитами или вирусами. Она может поражать одно или оба легких. Бактериальная пневмония является наиболее распространенным типом пневмонии у взрослых. Как и астма, пневмония вызывает воспаление легких, хотя влияет на альвеолы, находящиеся в конце дыхательных путей, бронхиолы. Накопление гноя или жидкости в альвеолах затрудняет дыхание.
Астма непосредственно не вызывает пневмонию, но у людей с хроническими проблемами легких чаще развивается пневмония из-за предыдущего повреждения легких или слабости в легочной ткани. По этой же причине у человека с астмой могут быть более тяжелые симптомы и осложнения от простуды и гриппа. Грипп может привести к пневмонии и, по данным Центров по контролю и профилактике заболеваний (CDC), «у взрослых и детей с астмой чаще развивается пневмонию после перенесенного гриппа, чем у людей, у которых нет астмы».
Ученые считают, что препараты от астмы могут играть определенную роль. Одно исследование предполагает, что ингаляционные кортикостероиды-основной метод лечения астмы — могут увеличить риск развития пневмонии или других респираторных инфекций. Кроме того, молодые люди с астмой могут испытывать «обострение» состояния после пневмонии.
Симптомы пневмонии у людей с астмой
Симптомы астмы и пневмонии могут быть похожи, что может затруднить обнаружение пневмонии врачами. Астма и пневмония могут вызвать:
- боль в груди;
- одышку;
- учащенное дыхание;
- повышенный пульс;
- кашель;
- хрипы.
У человека с астмой, у которого подозревают пневмонию, должна быть:
- слизь при кашле;
- лихорадка;
- боль в груди при кашле;
- потрескивающий звук при вдохе.
- Если имеется любой из этих симптомов, то следует обратиться к врачу.
Типичный приступ бронхиальной астмы включает в себя кашель, хрипы и чувство стеснения в груди. Снижение функции легких приводит к затруднению дыхания и учащению пульса. Хрипы могут быть высокими и свистящими. Неприятные симптомы астмы могут длиться от нескольких минут до нескольких часов. Симптомы могут вспыхнуть внезапно, их называют приступами астмы. Когда у человека пневмония, начальные симптомы могут быть похожи на симптомы типичной простуды или гриппа. По мере развития легочной инфекции кашель может сопровождаться зеленой, желтой или кровавой слизью. Общие симптомы пневмонии включают:
- головную боль;
- слабость;
- потерю аппетита;
- одышку;
- липкость кожи;
- лихорадку и озноб;
- боль в груди, усиливающуюся при кашле или дыхании.
Пневмония также может вызвать потрескивание при дыхании. Когда пневмония является результатом вируса, симптомы, как правило, включают мышечную боль и сухой кашель с самого начала. По мере того как инфекция продолжается, кашель ухудшается, и появляется слизь. Когда пневмония вызвана бактериями, у человека может быть высокая температура. Лихорадка может иметь побочные эффекты, включая бред. В тяжелых случаях пневмонии губы или ногтевые ложа могут посинеть из-за недостатка кислорода.
Осложнения пневмонии у людей с астмой
Если человек не получает лечения, астма и пневмония могут быть опасными для жизни респираторными заболеваниями. В одних случаях человек может выздороветь от пневмонии в течение недели, в других — не менее месяца. Поскольку воспаление в легких может привести к приступу астмы, дисфункция дыхательных путей, связанная с пневмонией, может вызвать сильный приступ и серьезные осложнения. По мере того как бактерии или вирусы реплицируются внутри легочной ткани, легкие начинают заполняться слизью. Это затрудняет дыхание и заставляет человека кашлять. Слизь блокирует дыхательные пути, которые сужаются в ответ на воспаление, вызывая недостаток кислородного обмена в организме. В результате легкие должны прилагать больше усилий, что может усугубить боль в груди. Лечить астму и пневмонию следует как можно раньше, чтобы предотвратить ухудшение состояния.
Разница между астмой и пневмонией
Основное отличие состоит в том, что астма — это хроническое, неинфекционное состояние, тогда как пневмония — это легочная инфекция. Астма вызывает воспаление и сужение дыхательных путей. Она в основном поражает бронхиолы, которые являются крошечными ветвями дыхательных путей в легких. Астма является неизлечимой болезнью, хотя человек может справиться с ее симптомами с помощью лекарств. Триггеры астмы могут уменьшаться с течением времени и по мере того, как человек учится управлять своей болезнью.
Пневмония — это инфекция, которая может возникнуть в одном или обоих легких. Она вызывает воспаление в воздушных мешочках, а не в бронхиолах. Пневмония может вызвать заполнение легких жидкостью, что делает дыхание болезненным и трудным. Пневмония излечима.
Заключение
Хотя астма и пневмония имеют много похожих симптомов, это разные заболевания с разными подходами к лечению и уходу. Раннее лечение и профилактические методы являются ключевыми для снижения риска осложнений.
Научная статья по теме: пневмония у детей, как правило, имеет вирусную природу.
Источник
Хотя пандемия COVID‑19 ещё не закончилась, всё больше людей, переживших тяжёлые пневмонии, выздоравливают и возвращаются домой на долечивание. Как им быстрее восстановиться?
 Отвечает заведующая кафедрой терапии ИДПО «Южно-Уральский государственный медицинский университет», главный пульмонолог Уральского федерального округа, профессор, доктор медицинских наук Галина Игнатова.
Отвечает заведующая кафедрой терапии ИДПО «Южно-Уральский государственный медицинский университет», главный пульмонолог Уральского федерального округа, профессор, доктор медицинских наук Галина Игнатова.
Елена Нечаенко, «АиФ Здоровье»: Каковы последствия коронавирусной пневмонии?
Галина Игнатова: Пока для окончательных выводов у нас не так много данных, ведь заболевание новое. Но даже если говорить об обычной бактериальной пневмонии, то считается, что пациент остаётся болен не только пока находится в стационаре, но и в течение следующих 3 месяцев. Всё это время он может испытывать слабость, страдать от кашля, одышки, субфебрильной температуры. Но очень важно, чтобы на этапе долечивания, уже дома, человек не лежал или сидел перед компьютером постоянно, а занимался лёгочной реабилитацией.
Тренируйте выдох
– Как можно ускорить восстановление?
– Во многих регионах (в частности, у нас в Челябинске) есть специальные реабилитационные центры, куда переводят пациентов, тяжело перенёсших пневмонию. Но после лечения в больнице крайне важно проводить реабилитацию дома. Самое важное – делать дыхательную гимнастику, тренировать выдох. Вариантов тут масса: йога, гимнастика Стрельниковой и Бутейко, надувание воздушных шаров, также можно дуть в дудочку или осваивать духовые инструменты. Один из самых простых и бюджетных, но при этом эффективных способов тренировки выдоха – это дуть через коктейльную трубочку в литровую банку с водой. Вода оказывает сопротивление, поэтому выдох делать сложнее. Так тренироваться надо несколько раз в день.

– А что насчёт прогулок?
– Если бы не сложная эпидемиологическая ситуация, мы бы, конечно, их рекомендовали. А сейчас – увы. Разве что на балконе. Если есть возможность, лучше уехать на природу и находиться там на свежем воздухе, но вдалеке от людей. Ещё очень важно беречься от простуд. То есть правильно одеваться, исключить контакт с холодным воздухом. Но при тяжёлом течении пневмонии торопиться с прогулками не следует. И вообще таким пациентам лучше первое время далеко не уезжать. И не столько из-за опасности рецидива, а потому что психологически больному будет спокойнее в привычной обстановке.
– Какие температура и влажность воздуха оптимальны для человека после пневмонии?
– Всё очень индивидуально. Кому-то легче, если воздух более сырой, кому-то – наоборот. Это, кстати, во многом зависит от сопутствующих заболеваний. Например, при бронхиальной астме или хроническом бронхите половине больных нужен влажный воздух, а половине – сухой. Поэтому единых рекомендаций нет, надо просто создать комфортные для себя условия.
Песню запевай!
– Существует ли что-то приятное и необременительное для восстановления лёгких?
– Пожалуй, это пение. Вокал тренирует выдох, а к тому же ещё и обладает антистрессовым воздействием. Но петь можно, только если нет боли в горле.

– А что скажете по поводу спорта? Какие виды активности для лёгких полезны?
– Самое лучшее – плавание. Этот вид спорта прекрасно развивает дыхательную мускулатуру. А если пациент немолод, то мы рекомендуем ходьбу, 10 тысяч шагов в день. Есть исследования, что для человека, страдающего, например, хронической обструктивной болезнью лёгких, дефицит двигательной активности даже опаснее, чем курение.
– Надо ли после пневмонии больше есть, больше спать?
– Есть надо не больше, а лучше. Питание должно быть не углеводным (хлеб и булочки), а белковым, так как вместе с мокротой пациенты теряли много белка, и именно его надо восполнять. Поэтому рекомендуются молочные продукты, мясо, рыба. Фрукты и овощи – обязательно, так как в них есть витамины и минералы, полезные организму. Сон тоже очень важен, наладить его помогает чёткое соблюдение режима дня.
Всё под контролем
– Правда ли, что в восстановлении лёгких велика роль витамина D?
– Последние два года об этом много говорят, но мне кажется, что это во многом продиктовано модой. Я полагаю, что восполнять уровень этого витамина стоит, только если анализы докажут его дефицит. Если же содержание этого витамина в крови в норме, то дополнительно принимать его необязательно.

– Есть ли какие-то препараты, которые улучшают дыхательную функцию?
– Есть, но они не универсальны. Мы назначаем лекарства в зависимости от симптомов. Если у человека после пневмонии сохраняется кашель, прописываем мукоактивные препараты. Если имеется бронхоспазм, свистящее дыхание, рекомендуем бронхолитики для расширения бронхов.
– Гипертоники держат дома тонометр. А людям после пневмонии надо ли приобретать пульсоксиметр?
– Всё зависит, в каком состоянии человек выписался. Нормальная сатурация (насыщение крови кислородом) – от 95 и выше. Если показатели менее 93 единиц, человеку требуются реанимационные действия. Выписывая пациента со сниженной сатурацией, мы всегда рекомендуем ему приобрести прибор для контроля содержания кислорода в крови, а также кислородный концентратор. Кстати, иногда сатурация снижается только при физической активности, а в покое остаётся в норме. Поэтому измерения пульсоксиметром делают до ходьбы и через 6 минут после.
Бережёного бог бережёт
– Нужно ли после пневмонии делать прививки?
– Клинические рекомендации от прошлого года прямо указывают, что прививаться от пневмококка людям, перенёсшим пневмонию, надо обязательно. Через месяц после болезни. Предпочтение отдаётся современным конъюгированным вакцинам. Кстати, в отличие от гриппа, вакцинироваться от которого нужно ежегодно, прививка от пневмококка делается всего один раз.

– Эта прививка рекомендуется только переболевшим воспалением лёгких?
– Нет, не только. Ведь много пожилых людей с сопутствующими заболеваниями умирает именно от пневмонии, потому что она становится для них последней каплей. Российские клинические рекомендации перечисляют все категории людей, которым эта прививка необходима. Это прежде всего пациенты, страдающие онкогематологическими заболеваниями, сахарным диабетом, сердечной недостаточностью, тяжёлыми поражениями печени и почек, курильщики, люди с ВИЧ. ВОЗ также указывает на важность и приоритетность вакцинации от пневмококковой инфекции и гриппа при нынешней пандемии. Эти прививки не защитят от заражения SARS-CoV‑2, но помогут снизить нагрузку на систему здравоохранения за счёт предупреждения вакцинпредотвратимых инфекций.
– Можно ли полностью восстановиться после пневмонии или последствий не избежать? Насколько опасен фиброз лёгких, часто развивающийся после «ковидных» пневмоний?
– Фиброз развивается и после обычных бактериальных пневмоний, если поражения лёгких были обширными. Но лично я видела больных, которые хорошо восстановились даже после того, как у них было поражено 75–80% лёгочной ткани. Очень важен в этом плане психологический настрой. Пациент обязательно должен верить в то, что сможет восстановиться. Но, конечно, не сразу, а через 3 месяца. Но для этого нужно обязательно самому приложить усилия!
Источник

