Биопсия и воспаление придатков

Биопсия яичника – диагностический метод, применяемый при некоторых патологиях придатков. Чаще всего она необходима при наличии кист, опухолей и других новообразований, длительного отсутствия зачатия. Является точным способом постановки диагноза, нередко применяется в комплексе с инструментальными видами исследований.
Зачем нужна процедура
Биопсия яичника проводится строго по медицинским показаниям. Она рекомендуется пациенткам при подозрении на патологии придатков. Данная процедура популярна среди женщин с установленным без видимых отклонений в здоровье бесплодием. Наиболее часто проводится биопсия кисты или опухоли яичника для выявления типа образования и наличия в нем злокачественных клеток.
Виды
В гинекологии существует несколько видов данной диагностики. Они отличаются способом проведения и целью исследования:
| Виды биопсии | Описание процедуры |
|---|---|
| Лапароскопическая биопсия | Забор биоматериала яичников во время малоинвазивной операции. |
| Прицельная | Взятие тканей путем проникновения через влагалище, манипуляции проводятся под контролем кольпоскопа или гистероскопа. |
| Аспирационная биопсия | Заключается в отсасывании содержимого органа или его новообразования с помощью шприца. |
| Инцизионная | Иссечение исследуемого органа скальпелем. |
Для обследования яичников обычно применяются лапароскопический и аспирационный методы. Последний отличается отсутствием периода реабилитации и не требует длительного нахождения в стационаре.
Показания
Биопсия яичника у женщин применяется после множества других проведенных методов диагностики. Показания к ее назначению:
- неэффективность других методов обследования;
- отсутствие положительных результатов в лечении придатков;
- наличие новообразований на яичнике;
- выявление причин бесплодия;
- подозрение на течение онкологического процесса;
- подготовка к операции на придатках.
Исследование проводится у женщин любого возраста. Перед забором биоматериала врач должен проверить наличие противопоказаний к процедуре.
Противопоказания
Данный метод диагностики считается инвазивным, поэтому разрешен не всем пациентками. Строгие противопоказания к биопсии яичника:
- гемофилия;
- острая печеночная недостаточность;
- болезни сердца и легких в стадии декомпенсации;
- непереносимость анестезирующих средств.
Относительные противопоказания, которыми врач может пренебречь при острой необходимости исследования:
- ожирение свыше 3 степени;
- наличие воспалительного процесса в половых органах;
- недавно перенесенные или текущие вирусные, простудные или инфекционные заболевания.
При экстренном проведении биопсии на фоне присутствия относительных противопоказаний пациентке требуется дополнительный контроль. Ей будет рекомендовано оставаться в стационаре более длительный срок.
Этапы подготовки
Перед биопсией пациентке требуется пройти группу обследований. Для этого даются направления на следующие анализы:
- флюорография;
- анализ крови на резус-фактор и группу;
- мазок из влагалища для определения микрофлоры;
- анализ крови на антитела к ВИЧ, сифилису, гепатитам;
- электрокардиограмма;
- общие и биохимические анализы крови и мочи.
Правила подготовки к исследованию:
- отказ от тяжелой пищи, составление рациона исключительно из легкоусвояемых блюд – за 7 дней;
- отказ от алкоголя и курения, приема медикаментов – за 7 дней;
- исключение физических нагрузок, половых контактов – за 5 дней;
- очищение кишечника с помощью клизмы или слабительного – за 12 часов;
- последний прием пищи — должен быть легким, не состоящим из жирных продуктов – за 12 часов;
- последний прием жидкости – за 6-8 часов.
При отсутствии возможности отказа от медикаментов следует уведомить об этом лечащего врача, а затем – специалистов, выполняющих процедуру.
Порядок проведения
Общая продолжительность исследования составляет от 10 до 30 минут. Этапы проведения биопсии яичника:
- Помещение пациентки на кушетку. При необходимости — подключение необходимых для контроля ее состояния аппаратов.
- Погружение в наркоз или введение препаратов для местной анестезии.
- Выполнение проколов на брюшной полости.
- Введение лапароскопа и других инструментов.
- Захват биоматериала щипцами и его извлечение.
- Проведение электрокоагуляции при наличии кровотечения, наложение внутренних швов.
- Извлечение инструментов и наложение наружных швов.
При использовании аспирационной биопсии придатка пункты 3-7 не актуальны. Под контролем УЗИ в область органа вводится специальная игла, которая под давлением отсасывает необходимый биоматериал. Разрезы не выполняются, наложения швов не требуется. Длительность такой биопсии составляет не более 1-3 минут с начала действия анестезирующих препаратов.
Период реабилитации
Полный восстановительный период в случае проведения лапароскопической биопсии составляет не более месяца. Пациентка выписывается домой уже через 1-3 дня в зависимости от самочувствия. Болезненные ощущения от швов сохраняются на протяжении 1-1,5 недель.
Рекомендации женщинам в период реабилитации:
- при непроходящем болевом синдроме следует обратиться к врачу;
- в первую неделю после вмешательства нужно принимать антибактериальные препараты для предотвращения нагноения швов;
- 1-2 недели после биопсии запрещено использовать тампоны, поднимать тяжести;
- половые акты запрещены в течение месяца;
- швы нужно обрабатывать ежедневно с помощью антисептиков и ранозаживляющих препаратов;
- в течение месяца запрещено посещать сауны и бани, принимать ванны.
При соблюдении всех рекомендаций врача риск возникновения осложнений минимален. Пренебрежение правилами чревато ухудшением самочувствия.
Способы исследования
Взятый при проведении биопсии материал исследуется в лаборатории. Для этого применяется один из видов диагностики:
- Цитологический. Оценка структуры клеток через микроскоп. Позволяет определить характер новообразования придатка. Не занимает много времени, но отличается низкой информативностью.
- Гистологический. Изучение срезов тканей путем их помещения в раствор и последующего окрашивания.
Получить результаты лабораторных анализов можно максимум через 2 недели. При экстренном заборе материала срок их выполнения сокращается до часа.
Результаты диагностики
Биопсия яичника не всегда дает возможность точно определить диагноз. Тем не менее в большинстве случаев она отличается высокой информативностью.
Вероятные варианты результатов:
| Виды диагноза | Описание |
|---|---|
| Заключительный диагноз | Выносится при высокой достоверности полученного материала. |
| Предварительный диагноз | Ставится при невозможности точного определения вида заболевания, позволяет сузить круг до нескольких типов вероятных патологий придатка |
| Описательный ответ | Следствие малого количества данных, что возможно при неправильном заборе биоматериала или его неинформативности. |
При отсутствии отклонений в функциональности яичников при лабораторной диагностике клеточных изменений не обнаруживается.
Ложный результат возможен в случае несоблюдения правил подготовки к исследованию, неверном хранении и транспортировке полученного биоматериала.
Возможные последствия и осложнения
Вероятность развития последствий велика при пренебрежении правилами подготовки к диагностике, противопоказаниями к ее проведению, несоблюдении личной гигиены. Возможные осложнения, возникающие спустя несколько дней после вмешательства:
- длительные, непрекращающиеся боли внизу живота;
- нагноение швов;
- патологические выделения из влагалища, в том числе с кровяными сгустками;
- повышение температуры тела;
- головокружение;
- общая слабость;
- тошнота, рвота.
При появлении первых признаков осложнений необходимо обратиться к врачу. Самостоятельно купировать симптомы запрещено, т.к. обычно они свидетельствуют о воспалении придатков или появлении инфекции в половых органах.
Биопсия у детей
Проводится при подозрении на течение онкологического процесса в яичниках. Метод применяется редко. Обычно его назначают при недостаточной информативности УЗИ, МРТ и КТ органов малого таза. Порядок выполнения процедуры аналогичен биопсии яичника у взрослых женщин. Осложнения после проведения исследования возникают редко.
Биопсия придатков – высокоинформативный метод исследования. Для его исполнения пациентке необходима тщательная подготовка. Период реабилитации после лапароскопической диагностики составляет не более одного месяца. Спустя несколько дней после выполнения процедуры женщина считается работоспособной.
Источник
Биопсия яичника – диагностический метод, применяемый при некоторых патологиях придатков. Чаще всего она необходима при наличии кист, опухолей и других новообразований, длительного отсутствия зачатия. Является точным способом постановки диагноза, нередко применяется в комплексе с инструментальными видами исследований.
Зачем нужна процедура
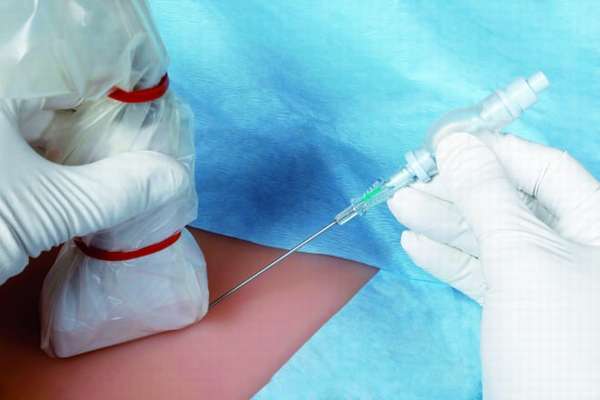 Биопсия яичника проводится строго по медицинским показаниям. Она рекомендуется пациенткам при подозрении на патологии придатков. Данная процедура популярна среди женщин с установленным без видимых отклонений в здоровье бесплодием. Наиболее часто проводится биопсия кисты или опухоли яичника для выявления типа образования и наличия в нем злокачественных клеток.
Биопсия яичника проводится строго по медицинским показаниям. Она рекомендуется пациенткам при подозрении на патологии придатков. Данная процедура популярна среди женщин с установленным без видимых отклонений в здоровье бесплодием. Наиболее часто проводится биопсия кисты или опухоли яичника для выявления типа образования и наличия в нем злокачественных клеток.
Виды
В гинекологии существует несколько видов данной диагностики. Они отличаются способом проведения и целью исследования:
| Виды биопсии | Описание процедуры |
|---|---|
| Лапароскопическая биопсия | Забор биоматериала яичников во время малоинвазивной операции. |
| Прицельная | Взятие тканей путем проникновения через влагалище, манипуляции проводятся под контролем кольпоскопа или гистероскопа. |
| Аспирационная биопсия | Заключается в отсасывании содержимого органа или его новообразования с помощью шприца. |
| Инцизионная | Иссечение исследуемого органа скальпелем. |
Для обследования яичников обычно применяются лапароскопический и аспирационный методы. Последний отличается отсутствием периода реабилитации и не требует длительного нахождения в стационаре.
Показания
Биопсия яичника у женщин применяется после множества других проведенных методов диагностики. Показания к ее назначению:
- неэффективность других методов обследования,
- отсутствие положительных результатов в лечении придатков,
- наличие новообразований на яичнике,
- выявление причин бесплодия,
- подозрение на течение онкологического процесса,
- подготовка к операции на придатках.
Исследование проводится у женщин любого возраста. Перед забором биоматериала врач должен проверить наличие противопоказаний к процедуре.

Противопоказания
Данный метод диагностики считается инвазивным, поэтому разрешен не всем пациентками. Строгие противопоказания к биопсии яичника:
- гемофилия,
- острая печеночная недостаточность,
- болезни сердца и легких в стадии декомпенсации,
- непереносимость анестезирующих средств.
Относительные противопоказания, которыми врач может пренебречь при острой необходимости исследования:
- ожирение свыше 3 степени,
- наличие воспалительного процесса в половых органах,
- недавно перенесенные или текущие вирусные, простудные или инфекционные заболевания.
При экстренном проведении биопсии на фоне присутствия относительных противопоказаний пациентке требуется дополнительный контроль. Ей будет рекомендовано оставаться в стационаре более длительный срок.
Этапы подготовки
Перед биопсией пациентке требуется пройти группу обследований. Для этого даются направления на следующие анализы:
- флюорография,
- анализ крови на резус-фактор и группу,
- мазок из влагалища для определения микрофлоры,
- анализ крови на антитела к ВИЧ, сифилису, гепатитам,
- электрокардиограмма,
- общие и биохимические анализы крови и мочи.



Правила подготовки к исследованию:
- отказ от тяжелой пищи, составление рациона исключительно из легкоусвояемых блюд – за 7 дней,
- отказ от алкоголя и курения, приема медикаментов – за 7 дней,
- исключение физических нагрузок, половых контактов – за 5 дней,
- очищение кишечника с помощью клизмы или слабительного – за 12 часов,
- последний прием пищи должен быть легким, не состоящим из жирных продуктов – за 12 часов,
- последний прием жидкости – за 6-8 часов.
При отсутствии возможности отказа от медикаментов следует уведомить об этом лечащего врача, а затем – специалистов, выполняющих процедуру.
Порядок проведения
Общая продолжительность исследования составляет от 10 до 30 минут. Этапы проведения биопсии яичника:
- Помещение пациентки на кушетку. При необходимости подключение необходимых для контроля ее состояния аппаратов.
- Погружение в наркоз или введение препаратов для местной анестезии.
- Выполнение проколов на брюшной полости.
- Введение лапароскопа и других инструментов.
- Захват биоматериала щипцами и его извлечение.
- Проведение электрокоагуляции при наличии кровотечения, наложение внутренних швов.
- Извлечение инструментов и наложение наружных швов.
При использовании аспирационной биопсии придатка пункты 3-7 не актуальны. Под контролем УЗИ в область органа вводится специальная игла, которая под давлением отсасывает необходимый биоматериал. Разрезы не выполняются, наложения швов не требуется. Длительность такой биопсии составляет не более 1-3 минут с начала действия анестезирующих препаратов.
Период реабилитации
Полный восстановительный период в случае проведения лапароскопической биопсии составляет не более месяца. Пациентка выписывается домой уже через 1-3 дня в зависимости от самочувствия. Болезненные ощущения от швов сохраняются на протяжении 1-1,5 недель.

Рекомендации женщинам в период реабилитации:
- при непроходящем болевом синдроме следует обратиться к врачу,
- в первую неделю после вмешательства нужно принимать антибактериальные препараты для предотвращения нагноения швов,
- 1-2 недели после биопсии запрещено использовать тампоны, поднимать тяжести,
- половые акты запрещены в течение месяца,
- швы нужно обрабатывать ежедневно с помощью антисептиков и ранозаживляющих препаратов,
- в течение месяца запрещено посещать сауны и бани, принимать ванны.
При соблюдении всех рекомендаций врача риск возникновения осложнений минимален. Пренебрежение правилами чревато ухудшением самочувствия.
Способы исследования
Взятый при проведении биопсии материал исследуется в лаборатории. Для этого применяется один из видов диагностики:
- Цитологический. Оценка структуры клеток через микроскоп. Позволяет определить характер новообразования придатка. Не занимает много времени, но отличается низкой информативностью.
- Гистологический. Изучение срезов тканей путем их помещения в раствор и последующего окрашивания.
Получить результаты лабораторных анализов можно максимум через 2 недели. При экстренном заборе материала срок их выполнения сокращается до часа.
Результаты диагностики
Биопсия яичника не всегда дает возможность точно определить диагноз. Тем не менее в большинстве случаев она отличается высокой информативностью.

Вероятные варианты результатов:
| Виды диагноза | Описание |
|---|---|
| Заключительный диагноз | Выносится при высокой достоверности полученного материала. |
| Предварительный диагноз | Ставится при невозможности точного определения вида заболевания, позволяет сузить круг до нескольких типов вероятных патологий придатка |
| Описательный ответ | Следствие малого количества данных, что возможно при неправильном заборе биоматериала или его неинформативности. |
При отсутствии отклонений в функциональности яичников при лабораторной диагностике клеточных изменений не обнаруживается.
Ложный результат возможен в случае несоблюдения правил подготовки к исследованию, неверном хранении и транспортировке полученного биоматериала.
Возможные последствия и осложнения
Вероятность развития последствий велика при пренебрежении правилами подготовки к диагностике, противопоказаниями к ее проведению, несоблюдении личной гигиены. Возможные осложнения, возникающие спустя несколько дней после вмешательства:
- длительные, непрекращающиеся боли внизу живота,
- нагноение швов,
- патологические выделения из влагалища, в том числе с кровяными сгустками,
- повышение температуры тела,
- головокружение,
- общая слабость,
- тошнота, рвота.

При появлении первых признаков осложнений необходимо обратиться к врачу. Самостоятельно купировать симптомы запрещено, т.к. обычно они свидетельствуют о воспалении придатков или появлении инфекции в половых органах.
Биопсия у детей
Проводится при подозрении на течение онкологического процесса в яичниках. Метод применяется редко. Обычно его назначают при недостаточной информативности УЗИ, МРТ и КТ органов малого таза. Порядок выполнения процедуры аналогичен биопсии яичника у взрослых женщин. Осложнения после проведения исследования возникают редко.

Биопсия придатков – высокоинформативный метод исследования. Для его исполнения пациентке необходима тщательная подготовка. Период реабилитации после лапароскопической диагностики составляет не более одного месяца. Спустя несколько дней после выполнения процедуры женщина считается работоспособной.
Загрузка…
Источник
Воспаление матки и придатков (маточных труб и яичников) в научной литературе принято называть «воспалительными заболеваниями органов малого таза у женщин» (ВЗОМТ). В эту группу заболеваний, кроме воспаления собственно матки и придатков, входят воспалительные процессы тазовой брюшины и жировой клетчатки малого таза.
ВЗОМТ включают:
Эндометрит — воспаление только внутренней поверхности матки, или ее слизистой оболочки, которая называется эндометрием.
Миометрит — воспаление мышечного слоя матки, или миометрия.
Эндомиометрит — одновременное воспаление эндометрия и миометрия.
Сальпингит — воспаление маточной трубы; бывает одно- и двусторонним.
Оофорит — воспаление яичника; бывает одно- и двусторонним.
Сальпингоофорит, или аднексит — одновременное воспаление маточной трубы и яичника; бывает одно- и двусторонним.
Пельвиоперитонит — воспаление тазовой брюшины. Брюшина в виде пленки выстилает изнутри брюшную и тазовую полость и покрывает внутренние органы.
Однако в этой статье с целью упрощения будет использоваться термин «воспаление матки и придатков».
Причиной воспаления матки и придатков служат различные микроорганизмы, проникающие в половые пути: вирусы, грибки, простейшие и бактерии. По частоте выявления у больных воспалением матки и придатков эти микроорганизмы можно расположить в следующем порядке: гонококки, хламидии, стрептококки, стафилококки, микоплазмы, кишечная палочка, энтерококки, протей, бактероиды, спирохеты, простейшие, вирусы простого герпеса и др. Часто наблюдается сочетание 3-4 анаэробов (микроорганизмов, обитающих в бескислородной среде) с 1-2 аэробами (для их развития и размножения требуется кислород). Многие женщины до воспаления матки и придатков переносят венерические болезни. Например, гонорею или хламидиоз.
Как правило, воспаление матки и придатков возникают в молодом возрасте, принимая тяжелое течение у 60-80% заболевших. Нередко начало заболевания совпадает с началом половой жизни.
Факторы риска воспаления матки и придатков:
— наличие у женщины большого числа половых партнеров;
— наличие у полового партнера большого числа половых партнерш;
— использование внутриматочных контрацептивов (спиралей);
— спринцевание (способствуют «вымыванию» из влагалища нормальной микрофлоры и замещению ее на условно-патогенную);
— перенесенное в прошлом воспаление матки и придатков или венерические болезни;
— нарушение защитных механизмов, обусловленных слизистой пробкой цервикального канала (содержит антибактериальные вещества), в частности, при эндоцервиците;
— эктропион (выворот слизистой оболочки) шейки матки — состояние, которое возникает в результате незамеченных разрывов шейки матки в родах
Кроме того, развитию воспаления матки и придатков способствуют общие заболевания; большая физическая нагрузка и умственное перенапряжение, стрессовые ситуации; эндокринные нарушения; аллергические факторы; наличие в организме дремлющей (латентной) инфекции.
К факторам, которые ведут к инфицированию внутренних половых органов женщины, относятся:
— роды;
— кесарево сечение;
— искусственный и самопроизвольный аборт;
— влагалищные исследования;
— менструации (нарушается целостность покровов половых органов);
— половое сношение во время менструации;
— внутриматочные вмешательства (биопсия эндометрия, установка спирали и др.);
— диагностические выскабливания матки и канала шейки матки;
— биопсия шейки матки
Риск воспаления матки и придатков снижается:
— при использовании пероральных контрацептивов;
— при использовании барьерных методов контрацепции (уменьшают риск гонореи и хламидиоза);
— после перевязки маточных труб (возникает препятствие для проникновения микроорганизмов в их просвет и, дальше, к придаткам матки).
Симптомы воспаления матки и придатков:
— боль в тазу и в нижних отделах живота (это самый частый признак заболевания);
— повышение температуры тела (при нагноительном характере заболевания часто наблюдается озноб) и учащение пульса;
— кровянистые выделения или кровотечения из влагалища, не связанные с менструацией, или появляющиеся после полового акта;
— другие выделения из влагалища (серозные, серозно-гноевидные, сукровичные, гнойные);
— боль во время полового акта (диспареуния);
— нарушения мочеиспускания;
— дискомфорт в эпигастрии (иногда с тошнотой и рвотой), боль в правом подреберье (эти признаки заболевания встречаются не всегда)
Традиционно воспаление матки и придатков делят на острые, подострые и хронические. После занесения инфекции клинические признаки острого эндометрита появляются на 3-4-й день, острая стадия длится примерно 7-10 дней. В пожилом возрасте в матке обычно скапливается гной (пиометра). При адекватном лечении острый эндометрит излечивается, реже переходит в подострую или хроническую форму. Основной симптом хронического эндометрита — маточные кровотечения. Отличить острый сальпингит и оофорит по проявлениям заболевания невозможно, и в этом нет необходимости, потому что при этих заболевания проводится однотипное лечение. Поэтому говорят об остром сальпигоофорите, или аднексите. При остром гнойном аднексите могут присутствовать признаки пельвиоперитонита или даже диффузного перитонита. В таких случаях, живот, особенно в нижних отделах, становится плотным, напряженным, и врач определяет симптомы мышечной защиты. Иногда придатки матки приобретают форму, по внешнему виду напоминающую опухоль. В таких случаях говорят о гидросальпинксе или пиосальпинксе (маточная труба заполнена жидкостью или гноем соответственно). Содержимое гидро- и пиосальпинкса периодически может изливаться через матку во влагалище. Иногда формируется трубно-яичниковое (тубоовариальное) опухолевидное образование (абсцесс). При правильном лечении острый воспалительный процесс, если не вызвал существенных анатомических изменений, заканчивается полным выздоровлением, в противном случае приобретает подострый или хронический характер. При хроническом аднексите основная жалоба — ноющая или тупая боль в подвздошных областях (в проекции придатков матки), интенсивность которой нарастает под влиянием пусковых (триггерных) факторов, к которым относятся переохлаждение, менструации, чрезмерная физическая нагрузка и другие неблагоприятные воздействия на организм женщины. Эта боль может принимать отраженный характер и распространяться во влагалище, область крестца, поясницу. Если заболевание рецидивирует часто, то к характерным его проявлениям присоединяются еще и симптомы невроза. При длительном течении хронического аднексита снижается функция яичников, появляются ановуляторные менструальные циклы (без выхода яйцеклетки), в результате чего наблюдаются обильные, скудные или очень болезненные менструации (полименорея, олигоменорея и альгодисменорея). Нередко встречаются малосимптомные или стертые формы воспаления матки и придатков, протекающие без каких-либо клинических проявлений. Поэтому женщины могут и не подозревать о своем заболевании. Об этом свидетельствует интересное наблюдение. Из всех женщин, у которых при лапароскопии (метод, который используют для осмотра органов брюшной полости или выполнения операций через небольшие разрезы передней брюшной стенки) обнаружили достоверные признаки перенесенного воспаления матки и придатков (спайки, деформацию маточных труб, воспалительные изменения в яичниках и др.), две трети даже не подозревали, что когда-либо перенесли воспаление матки или ее придатков. Это объясняется тем, что заболевание протекало бессимптомно. На основании этих данных можно сделать вывод о коварном течении воспаления матки и придатков и о том, что даже при бессимптомном течении заболевания внутренние половые органы подвергаются вредоносному воздействию и, в конечном счете, в них развиваются анатомические и функциональные изменения, которые приводят к осложнениям (см. ниже).
Диагностика воспаления матки и придатков
Только врач-гинеколог может поставить правильный диагноз воспаления матки и придатков. Для этого он собирает полную информацию о жалобах, начале и дальнейшем течении заболевания и обращает особое внимание на характер болей и выделений из половых путей, а также предшествующие общие и гинекологические заболевания. Может потребоваться полное обследование клиническими (физикальное исследование) и вспомогательными (лабораторно-инструментальными) методами. Для этого могут быть привлечены терапевт и другие специалисты. Во время осмотра малого таза через влагалище и переднюю брюшную стенку (двуручное влагалищно-переднебрюшностеночное, или бимануальное исследование), а также через прямую кишку (ректальное исследование) врач выясняет состояние матки и ее придатков, определяет их консистенцию и наличие жидкости (в норме не определяется) в позадиматочном углублении (пространстве между маткой и прямой кишкой), обращает внимание на болезненность при смещении шейки матки. Обязательно производится забор выделений из влагалища, цервикального канала шейки матки и мочеиспускательного канала для обнаружения микроорганизмов, вызвавших заболевание. При необходимости производят посев для определения чувствительности возбудителей к антибиотикам. Ультразвуковое исследование (УЗИ) информативно при тех случаях воспаления матки и придатков, при которых увеличены матка и ее придатки, имеются тубоовариальные опухолеподобные образования (абсцессы), скопление жидкости (например, гноя) в малом тазу, утолщение или деформация эндометрия и миометрия. Не исключено, что врач может порекомендовать обследование сексуальных партнеров, с которыми у больной были половые контакты на протяжении последнего времени, даже при условии, что у них нет никаких жалоб. Следует помнить, что без лечения половых партнеров женщина может снова заболеть воспалением матки и придатков.
Лечение воспаления матки и придатков
Острые формы воспаления матки и придатков лечат в стационаре. Антибиотики в таких случаях обычно приводят к полному выздоровлению. При некоторых состояниях (тубоовариальный абсцесс; абсцесс яичника, или пиоварий) могут потребоваться различные хирургические вмешательства, например, лапароскопическая санация малого таза, во время которой эвакуируют гной, орошают придатки матки физиологическим раствором с антибиотиками, рассекают спайки между органами, освобождают от спаек отверстия маточных труб для предотвращения их облитерации (закрытия просвета). Следует помнить, что лечение воспаления матки и придатков комплексное и, кроме антибиотиков, включает проведение внутривенной дезинтоксикационной терапии (лечение, направленное на выведение токсинов из организма), физиопроцедур и др. Из этого следует, что никогда не следует заниматься самолечением при появлении симптомов воспаления матки и ее придатков. Во всех случаях, даже при появлении слабовыраженных симптомов, следует обращаться к врачу.
Осложнения воспаления матки и придатков
Воспаление матки и придатков приводит не только к потере трудоспособности, но нередко, и к лишению счастья материнства, что связано с развитием как первичного, так и вторичного бесплодия за счет появления спаек между яичниками и маточными трубами, облитерации (исчезновения) просвета последних, в результате чего сперматозоиды не могут проникнуть в брюшную полость и оплодотворить яйцеклетку. Перенесенное воспаление матки и придатков может стать причиной хронической боли в области малого таза, внематочной беременности (по причине нарушения передвижения оплодотворенной яйцеклетки в матку) и других опасных осложнений в процессе развития маточной беременности — нарушения маточно-плацентарного кровообращения, самопроизвольного выкидыша, преждевременных родов, инфицирования плода. Иногда инфекционный процесс из матки и ее придатков распространяется в брюшную полость, вызывая образование спаек на наружной поверхности печени, что ведет к развитию перигепатита (синдром Фитц—Хью—Кертиса), который сопровождается болями в правом подреберье. Чем позже начато лечение, тем выше шанс появления осложнений.
Прогноз
Прогноз благоприятен для тех больных с воспалением матки и придатков, у которых заболевание диагностировано вовремя и проведено адекватное лечение.
Источник

