Антибиотики от воспаления при онкологии


Антибиотики и химиотерапия имеют много общего не только потому, что это незаменимые лекарственные средства, без которых невозможна современная жизнь человека. В фармакологической литературе антибиотики часто называют химиотерапевтическими препаратами, а процесс их лечебного применения — антимикробной химиотерапией, хоть им не присуще даже минимальное противораковое действие. Без противоопухолевых антибиотиков невозможно эффективное лечение большого спектра злокачественных новообразований, но бактериям они не страшны.
Можно ли принимать антибиотики при химиотерапии
Зачастую поводом для назначение противомикробных препаратов онкологическому больному становятся воспалительные последствия противоопухолевой химиотерапии, когда снижение иммунных защитных сил организма до минимального уровня позволило активное размножение и распространение бактерий.
Антибиотики и химиотерапия одновременно не используются, за исключением местных антибактериальных мазей при кожных воспалительных осложнениях иммуно-онкологических препаратов. Иммуно-онкологические препараты не убивают клетки, а только активируют лимфоциты для борьбы с опухолью, легкое поражение кожи аутоиммунного характера не требует снижения дозы иммунного средства. При кожной инфекции 3-4 степени начинают приём антибиотика в таблетках, а иммунный препарат отменяется, пока клинические симптомы не достигнут уровня 1-2 степени.
Принципиально фармакология не воспрещает одновременного применения лекарственных средств этих двух групп, потому что химически антибиотики вполне совместимы с химиотерапией, то есть в организме не создается опасной для здоровья «гремучей смеси». Тем не менее, в клинической практике используется либо антибиотик, либо противоопухолевый цитостатик, часто последовательно — после химиотерапии назначается антимикробное средство, но никогда параллельно.
Антибиотики и химиотерапия решают разные проблемы больного человека: антимикробные лекарства борются с воспалительными процессами, когда по состоянию здоровья противопоказана любая химиотерапия, потому что способна усугубить тяжесть воспаления или инфекции за счёт активного подавления иммунитета.
Показания к применению антибиотиков при онкологии
В жизни онкологического больного достаточно возможностей для активизации болезнетворной микрофлоры с формированием местного или распространенного воспаления, часто с исходом в обширный гнойный процесс и сепсис из-за недостаточности иммунитета после химиотерапии. Самое частое инфекционное осложнение при онкологии — пневмония, она стала одной из ведущих причин смерти больных раком. Чуть реже после химиотерапии отмечаются инфекции полости рта, кандидоз пищевода, инфекции мочевых путей при опухолевых нарушениях их проходимости, стрептококковые поражения кожи и у 5% гнойные парапроктиты.
Вырабатывая специальные вещества, прогрессирующая злокачественная опухоль тоже активно подавляет иммунитет, но наиболее вероятная и самая частая причина инфекционных осложнений — снижение в результате химиотерапии уровня лейкоцитов, и главным образом, фракции сегментоядерных или нейтрофилов. Падение абсолютного числа нейтрофилов до 500 клеток в миллилитре крови, при норме более 1500, на 50% повышает вероятность развития инфекции.

Факторы риска развития инфекционного воспаления у онкологического больного на фоне снижения уровня нейтрофильных лейкоцитов после химиотерапии:
- мукозит 3-4 степени, когда в слизистой пищеварительного тракта в результате действия химиотерапии погибают нормальные клетки, образуя очаговые дефекты слизистого покрова, через которые в кровь внедряются болезнетворные микроорганизмы;
- энтероколит — повреждение цитостатиками слизистой кишечника нарушает баланс и состав собственной кишечной микрофлоры, место которой активно занимается другими классами бактерий и грибами;
- постоянные сосудистые катетеры, в том числе порты, на внутренней поверхности могут содержать попавшую из воздуха патогенную микрофлору;
- недостаточность печени или почек, а также тяжелые сопутствующие заболевания, обострившиеся в результате противоопухолевого лечения, меняют тканевой гомеостаз и способствуют застою крови во внутриорганной кровеносной сети, создавая идеальные условия для жизнедеятельности и размножения патогенных агентов;
- изначальное снижение сопротивляемости определенным видам микроорганизмов —инкапсулированным у страдающих злокачественными болезнями лимфоидной ткани;
- пребывание в стационаре всегда сопряжено с возможностью инфицирования постоянной госпитальной микрофлорой, потому что в больницу попадают пациенты с разнообразными заболеваниями, в том числе скрытые носители патогенной микрофлоры.
Основания для назначения антибиотиков онкологическому больному:
- на фоне снижения нейтрофилов у пациента дважды за сутки температура выше 38° или один раз больше 38,3 °, что именуется как фебрильная нейтропения;
- на рентгене выявляется пневмония при соответствующих клинических симптомах;
- обнаружен гнойной очаг в тканях, чаще всего абсцесс;
- развился синдром системной воспалительной реакции при отсутствии явной пневмонии и других воспалительных процессов или гнойных очагов.
Отдельно обсудим синдром системной воспалительной реакции, считающийся манифестацией генерализованного распространения патологической микрофлоры или признаком скрытого воспалительного очага, который не удалось обнаружить. Для диагностирования синдрома у любого человека, и не только онкобольного, достаточно выявить в любом сочетании только два признака из пяти указанных:
- повышение температуры тела пациента выше 38° или ниже 36°;
- лейкоцитоз свыше 12 тысяч или, наоборот, лейкопения менее 4 тысяч, причём даже без расчёта абсолютного числа нейтрофилов;
- тахикардия более 90 ударов в минуту;
- учащение дыхания более 20 в минуту;
- явная или только предполагаемая инфекция у пациента.
Запись
на консультацию
круглосуточно
При снижении показателей белой крови в сочетании с высокой лихорадкой лечение антибиотиками должно начинаться безотлагательно, на всё предварительное обследование и установление очага инфекции, если таковой имеется, отводится не более часа. В большинстве случаев антибиотик выбирается эмпирически, потому что выявление возбудителя и определение его чувствительности к антибиотикам — длительный процесс, а времени на раздумья нет. Очень часто при фебрильной нейтропения инфекционного очага так и не находят, что также свидетельствует об эффективности антибактериальной терапии, препятствующей формированию видимого глазом воспаления.
Не существует противопоказаний для применения каких-либо групп антибиотиков или отдельных лекарств, запрещается использовать заведомо неэффективные антибактериальные препараты. Известны наиболее частые микроорганизмы, вызывающие инфекции у российских пациентов, для каждого микроорганизма известен спектр антибиотиков, к которым он должен быть чувствителен. Тем не менее, у каждого пациента исследуют кровь на стерильность и делают её посев на культурную среду, чтобы в случае неэффективности стандартной комбинаций антибиотиков изменить схему лечения на оптимальную.
Совместимость антибиотиков и химиотерапии
Не следует у пациента с лейкопенией применять антибиотики, негативно влияющие на белый росток кроветворения для исключения суммации побочных эффектов. При угнетении кроветворения наряду с лечением инфекции антибиотиками обязательно проводится стимуляция белого ростка костного мозга колоние-стимулирующим фактором, ускоряющим выработку и созревание лейкоцитов.
При химиотерапии нефротоксичными цитостатиками нецелесообразно лечить воспаление повреждающими почки антибиотиками. Пока не найдено лекарств для купирования печеночной и почечной токсичности при химиотерапии, не существует и способов восстановления повреждения печени и почек при антимикробном лечении.
Точно также не совместимы повреждающие слуховой нерв антимикробные с ототоксичными химиопрепаратами.
Нет абсолютно безопасных лекарств, тем не менее, первое на что необходимо ориентироваться при выборе антибиотика — это чувствительность к лекарству микробного агента.
Применение антибактериальных средств после курса химиотерапии
Клинические рекомендации предлагают множество комбинаций из полутора десятков антибактериальных препаратов разных групп. Терапия фебрильной нейтропении начинается с внутривенного введения комбинированного пенициллина (тазоцим) каждые 6 часов или цефалоспорина IV поколения, требующего трех инъекций на протяжении суток. Если у пациента есть указания на аллергическую реакцию на пенициллины или за три дня антимикробной терапии состояние не улучшилось, прибегают к карбапенему.

Наличие гнойного очага в мягких тканях, к примеру, абсцесса в клетчатке прямой кишки — парапроктита, или доказанной при рентгеновском обследовании пневмонии, или тяжелого поражения слизистой кишечника на фоне снижения иммунитета, к указанным антибиотикам добавляются «усилители» с широким спектром воздействия из группы аминогликозидов или фторхинолонов. Естественно, тоже только внутривенного введения для скорости действия и повышения эффективности.
Присутствие устойчивого к метициллину стафилококка меняет начальную антибактериальную терапию на препарат выбора — ванкомицин и ему подобные, а при необходимости все вышеуказанные антибиотики становятся дополнением к нему.
Разработаны стандартные программы и лекарственные комбинации антибиотиков для купирования инфекций, вызванных несколькими бактериальными агентами, в том числе устойчивыми к резервным препаратам и с учётом возможной непереносимости больным.
Какие побочные эффекты вызывает комбинация веществ?
Комбинации антибиотиков с неодинаковым механизмом действия на бактерию решают задачу максимально быстрого купирования воспалительного процесса и одновременно способствуют замедлению формирования лекарственной устойчивости.
В комбинации предпочитают не включать лекарства с однонаправленной токсичностью или перекрестной резистентностью. Антибактериальные вещества подавляют не только патологические, но и нормальные бактерии, приводя к нарушению баланса микрофлоры в кишечнике. Освободившиеся от бактерий место занимают грибы, борьба с которыми имеет свои сложности и может затягиваться, благо, что восстанавливается подавленный химиотерапией иммунитет и лимфоциты приступают к своим основным обязанностям — защите от любых патологических агентов.
Каждый лекарственный препарат оказывает негативное влияние на организм, спектр таких проявлений хорошо изучен, но непредсказуем в каждом отдельном случае. Именно поэтому есть сомнения в необходимости профилактического назначения антибактериальных препаратов при высоком риске развития фебрильной нейтропении. Большую целесообразность видят в профилактическом введении стимуляторов кроветворения, нежели в антимикробном средстве.
Тем не менее, при крайней необходимости, а крайняя необходимость — это уже существующая инфекция или нейтропения с высокой лихорадкой, надо выбирать из двух зол меньшее. Меньшее зло — это возможные, но не обязательные побочные эффекты антимикробного средства, большее зло — перспектива сепсиса и реальная угроза жизни больного.
Лечение инфекции у здорового человека — сложная задача, лечение инфекционных осложнений химиотерапии — это кроссворд со множеством неизвестных и единственной задачей — спасение от сепсиса и смерти. Врачи нашей клиники помогут в любой ситуации, даже кажущейся безвыходной. Наш интерес — ваше здоровье, и ради этого мы готовы на многое.
Запись
на консультацию
круглосуточно
Список литературы:
- Королева И. А., Болотина Л. В., Гладков О. А., и соавт. /Практические рекомендации по лекарственному лечению дерматологических реакций у пациентов, получающих противоопухолевую лекарственную терапию // Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2018 (том 8).
- Сакаева Д. Д., Орлова Р. В., Шабаева М. М./Практические рекомендации по лечению инфекционных осложнений фебрильной нейтропении и назначению колониестимулирующих факторов у онкологических больных // Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2018 (том 8)
- Feld R. /Bloodstream infections in cancer patients with febrile neutropenia// Int J Antimicrob Agents 2008; 32 (Suppl).
- Wolf H-H., Leithäuser M., Maschmeyer G., et al. /Central venous catheter-related infections in hematology and oncology. Guidelines of the Infectious Diseases Working Party (AGIHO) of the German Society of Hematology and Oncology (DGHO)// Ann Hematol 2008; 87.
- Walsh T.J., Teppler H., Donowitz G.R., et al./ Caspofungin versus liposomal amphotericin B for empirical antifungal therapy in patients with persistent fever and neutropenia// N Engl J Med; 2004; 351.
Источник
Противоопухолевые антибиотики работают в онкологической сфере: их назначают при различных раковых состояниях, выбирая наиболее подходящий препарат при том или ином виде онкозаболевания. О том, что из себя представляют такие средства и как они работают, — материал АиФ.ru.
Особенность препаратов
Противоопухолевые антибиотики — это такие лекарственные препараты, которые используются для терапии онкологических заболеваний. По своему составу они имеют микробиологическое происхождение. Основной их задачей является подавление эукариотических (т. е. имеющих ядро) клеток (клетки бактерий и вирусов ядра не имеют).
Первый препарат такого рода был получен еще в 1963 году. Далее с развитием медицины и технологий ученые смогли создать целый ряд высокоэффективных средств, которые по сути своей являются средствами химиотерапии. Многие из них становились продуктами жизнедеятельности разных видов почвенных грибов, другие являлись их синтетическими производными. Как отмечают ученые, большинство таких лекарств было получено при случайном скрининге во время изучения антибактериальных свойств продуктов жизнедеятельности различных микроорганизмов, которые чаще всего выделялись из почвы. Эти активные вещества подвергали дополнительному химическому воздействию, чтобы усилить их работу. На сегодняшний день выделяют несколько основных действующих компонентов (около 5 наименований), на основе которых изготавливаются данные лекарственные средства.
По воздействию на живой организм они довольно сильные, поэтому советуют избегать комбинации таких антибиотиков с другими противоопухолевыми средствами из-за усиления их токсического действия. Кроме того, не стоит использовать два разных средства из этой серии вместе из-за усиления токсического воздействия на сердце. Также с аккуратностью их надо сочетать с другими лекарствами, которые многим кажутся привычными и безобидными, но в неудачных сочетаниях с противоопухолевыми антибиотиками могут вызвать разрушение активных веществ препаратов, из-за чего они станут бесполезными. Все сочетания лекарств обязательно должны быть согласованы с врачами с обязательной оценкой рисков и последствий.
Есть препараты такого спектра и на гормональной основе. Их назначают тем, у кого выявлены гормонозависимые опухоли, появившиеся на фоне гормонального дисбаланса в организме. На фоне приема препаратов такого рода у человека может заметно меняться баланс гормонов в организме. Также такие антибиотики оказывают специфическое воздействие на опухолевые клетки. Такие препараты назначают, например, для выравнивания дисбаланса гормонов.
Выделяют и противоопухолевые средства на растительной основе.
Механизм работы
Активные компоненты таких лекарственных средств проникают в самое сердце пораженных клеток, связываются с их ДНК и формируют необратимые комплексы, из-за чего в клетке начинают нарушаться процессы синтеза. Применяют такие препараты в тех случаях, когда наблюдаются гемобластомы и истинные опухоли.
Эффект растительных антибиотиков данного спектра достигается за счет умения растительных компонентов блокировать митоз (непрямое деление) клеток. То есть такие средства оказывают антимитотическое воздействие. Препараты этой группы используют либо наружно, например, при раке кожи с отсутствующими еще метастазами, либо внутрь при миелосаркоме, остром лейкозе и т. д.

Тяжелая артиллерия
Такие антибиотики назвать легкими нельзя: многие из них отличаются высокой токсичностью. Есть те, которые угнетают кроветворение, также многие препараты оказывают кардиотоксическое действие, то есть негативно влияют на работу главной мышцы тела. На фоне приема таких средств может происходить выпадение волос, но если вспомнить, что это, по сути, химиотерапия, то такой результат вполне закономерен. Нередко лечение подобного рода средствами дает и иммунодепрессивное действие.
Естественно, побочные действия у них могут быть довольно тяжелыми:
- Тошнота;
- Рвота;
- Ломкость ногтей и волос;
- Головные боли, проблемы с мочеиспусканием;
- Снижение аппетита;
- Боли в животе;
- Кожные проявления и т. д.
По окончании курса терапии негативные проявления проходят, и состояние, насколько это возможно (в зависимости от того, как среагировала опухоль на терапию и какие дозы были использованы), восстанавливается.
Показания к назначению
Показания к назначению тех или иных препаратов индивидуальны в каждом конкретном случае. Необходимость использования того или иного препарата определяется его химическим строением, индивидуальным воздействием его на тот или иной вид рака и варианты его выведения из организма. Но стоит понимать, что, так как такие антибиотики отличаются низкой избирательностью, побочных эффектов избежать вряд ли удастся.
Естественно, противоопухолевые препараты не из тех средств, которые можно по собственной инициативе купить в аптеке и активно использовать согласно инструкции. Решение принимает лечащий врач, руководствуясь жесткой необходимостью применения именно таких средств.
Источник
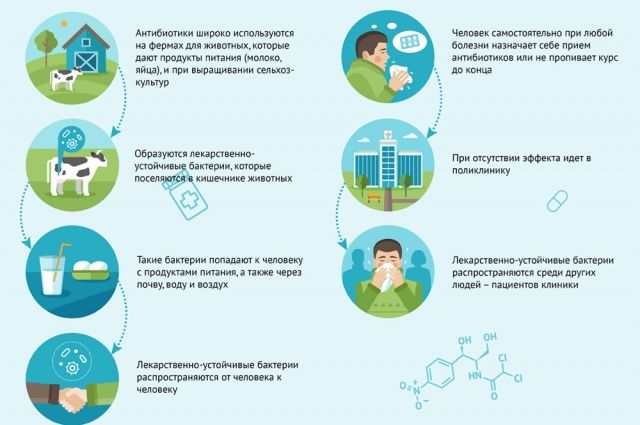
Известно, что применение антибиотиков оказывает непосредственное воздействие на нашу микробиоту кишечника, и долгосрочное использование может сделать нас устойчивыми к лекарствам и уязвимыми к инфекции.
В настоящее время существует множество лабораторных доказательств того, что при все более сложном, целенаправленном лечении рака разумное использование антибиотиков также необходимо для обеспечения того, чтобы у этих инфекционных истребителей не было непреднамеренных последствий, также мешающих лечению рака.
Любое негативное воздействие антибиотиков на лечение рака, по-видимому, возвращается к кишечнику и зависит от того, нужна ли микробиота, чтобы помочь активировать Т-клетки, управляющие реакцией на лечение.
Это зависит от того, какие методы лечения рака проходят пациенты, и как часто они получают антибиотики.
Существуют доказательства того, что в некоторых из новейших методов лечения рака эффект антибиотиков определенно смешан. Инфекции, как правило, являются самым большим осложнением химиотерапии, и антибиотики обычно назначают для профилактики и лечения.
Количество лейкоцитов может быть настолько низким, что у пациента нет защиты от бактерий, и что подавляющая инфекция может быть смертельной.
На этой арене с высокими ставками, где химиотерапия все больше совмещается с более новыми иммунотерапиями появляется все больше доказательств того, что воздействие антибиотиков на микробиоту может означать, что Т-клетки, ключевые игроки иммунного ответа, менее эффективны, а следовательно,могут быть менее эффективны и некоторые методы лечения рака.
По мнению ученых использование антибиотиков оказывает смешанное воздействие на новую иммунотерапию, называемую адаптивной Т-клеточной терапией, в которой Т-клетки пациента изменяются различными способами, чтобы лучше бороться с раком.
Одна из новейших техник лечения рака — CAR T — терапия Т-клеток — не зависит от антибиотиков, вероятно, потому что она не настолько зависит от врожденной иммунной системы.
Эти перепрограммированные Т-клетки могут в значительной степени действовать сами по себе, чтобы убивать раковые клетки.
При таком подходе врачи извлекают Т-клетки из крови пациента, обучают их обнаруживать рецептор опухоли, называемый рецептором химерного антигена или CAR, и возвращают обратно пациенту. Эти пациенты обычно получат условный курс химиотерапии, который часто включает обычный агент циклофосфамид или CTX, чтобы намеренно уничтожить некоторые из их нормальных Т-клеток и освободить место для модифицированных «супер-бойцов». Это вид лечения рака часто используется у пациентов, у которых все предыдущие методы лечения опухоли не не дали положительного результата, включая химиотерапию рака.
По результатам исследований,даже долгосрочное использование антибиотиков, по-видимому, не мешает эффективности терапии Т-клеток ,CAR T, в лечении системной лимфомы в моделях . В то время как наблюдалось влияние антибиотиков на микробиоту, они продолжали хорошо реагировать на лечение рака с терапией CAR Т-клетками .
О современных методах лечения лимфомы в Израиле здесь.
Но эффективность лечения колоректального раком методом инженерной терапии Т-клеток заметно снижается. Эта модель имитирует терапию, в которой рецепторы, нацеленные на опухоль пациента, помещаются в их Т-клетки.
Одно из ключевых отличий здесь заключается в том, что в отличие от терапии CAR T, эти инженерные Т-клетки все еще нуждаются в помощи от врожденной иммунной системы для борьбы с опухолью кишечника.
При проверке на моделях с колоректальным раком, которые не получали антибиотики, были излечены после лечения химиотерапией Циклофосфамидом с последующей терапией CD4 + Т-клетками. Однако с применением антибиотиков этот лечебный эффект был потерян у трех из пяти через три недели после лечения.
Исследования также подтвердили, что использование антибиотиков влияет на эффективность широко используемого Циклофосфамидa, когда он используется один, в этом случае для лечения В-клеточной лимфомы. Ученые сообщают, что в дополнение к прямому уничтожению быстро делящихся раковых клеток Циклофосфамид привлекает внимание и помогает эндогенным Т-клеткам, а антибиотики уменьшают этот ответ Т-клеток.
Результаты последних лабораторных исследований подтвердили недавнюю работу других ученых, что измененная микробиота кишечника влияет на способность Циклофосфамида бороться с саркомой, редким раком нашей соединительной ткани. Более того, это предполагает, что некоторые схемы химиотерапии полагаются на кишечные бактерии, чтобы возбудить иммунную систему для борьбы с раком, говорят ученые.
На животных моделях ясно, что если вы уничтожите микробиоту кишечника, как и с антибиотиками, это уменьшит эффективность химиотерапии.Появляются также клинические данные, свидетельствующие о том, что для химиотерапии на основе Циклофосфамидa некоторые пациенты, которые также получают антибиотики в течение более длительного периода времени, как представляется, имеют менее оптимальные результаты.
Микробиота состоит из триллионов бактерий, вирусов и грибов, а наибольшее население проживает в нашей кишке, где они помогают нам переваривать пищу и защищать нас от других захватчиков. Любой, кто принимал антибиотик, также знает, что он может нанести ущерб кишечнику, вызывая серьезную диарею и другой дискомфорт, поскольку он изменяет естественное и здоровое дополнение к нашей микробиоте.
Хотя даже один курс антибиотиков, как было показано, нарушает микробиоту у людей, длительное применение также может влиять на иммунный ответ. И, когда у мышей, по крайней мере, есть ослабленная иммунная система, их микробиота буквально выглядит по-другому, и есть данные, что антибиотики подавляют их иммунный ответ.
Даже с умеренным потреблением антибиотиков могут быть противоречивые перекрестные помехи между химиотерапией и иммунотерапией. Если / когда химиотерапия препятствует иммунному ответу, это может, очевидно, повлиять на эффективность некоторых иммунотерапий. Поэтому ученые и клиницисты также пытаются выяснить, как лучше всего сочетать эти различные методы лечения, чтобы достичь оптимальной синергии.
Все новости
Источник


