Антибиотик при воспалении мочевыводящих путей у детей
Л.С. Страчунский, А.Н. Шевелев
Эпидемиология
Инфекции мочевыводящих путей (ИМП) являются одними из наиболее распространенных бактериальных инфекций у детей. Они развиваются у 1-5% детей и нередко протекают бессимптомно. В возрасте до 1 года ИМП чаще развиваются у мальчиков, что связано с наличием врожденных аномалий мочевыводящей системы. В возрасте от 2 до 15 лет преобладают девочки в соотношении 6:1.
Этиология
| Неосложненные ИМП более чем в 95% случаев вызываются одним микроорганизмом, наиболее часто из семейства Enterobacteriaceae. Основным возбудителем является E.coli 80-90%, гораздо реже S.saprophyticus (3-5%), Klebsiella spp., P.mirabilis и др. | При осложненных ИМП частота выделения Е.сoli снижается (35-40%), чаще встречаются другие возбудители Proteus spp., Pseudomonas spp., Klebsiella spp., грибы (преимущественно С.albicans). |
Чувствительность возбудителей к антибиотикам
Чувствительность возбудителей к антибиотикам имеет решающее значение при выборе препарата для эмпирической терапии. В России отмечается высокая частота резистентности внебольничных штаммов Е.coli, выделенных у взрослых, к ампициллину (33%) и ко-тримоксазолу (18%). Резистентность к гентамицину, нитрофурантоину, налидиксовой кислоте и пипемидовой кислоте относительно невысока и составляет 3-6%. Наиболее активны фторхинолоны (норфлоксацин, ципрофлоксацин, пефлоксацин и др.), уровень резистентности к которым составляет менее 3%.
Данные по чувствительности возбудителей ИМП у детей в России носят противоречивый и неполный характер, что связано с проблемами определения чувствительности микрофлоры к антибиотикам. В конце 2000 г. будут подведены результаты первого в России многоцентрового исследования возбудителей ИМП у детей АРМИД-2000, которое проводится в соответствие с международными стандартами.
Выбор антибиотиков
Антибиотики назначают в подавляющем большинстве случаев эмпирически, основываясь на локальных данных по чувствительности уропатогенов.
| Острый цистит | |
|---|---|
Препараты выбора:
| Альтернативные препараты:
|
| Острый неосложненный пиелонефрит | |
Препараты выбора:
| Альтернативные препараты:
|
При среднетяжелом и тяжелом течении пиелонефрита у детей рекомендуется госпитализация. Детям противопоказано назначение фторхинолонов, ко-тримоксазола в первые 2 мес. жизни. В избранных случаях при осложненных пиелонефритах, обусловленных Р.aeruginosa или полирезистентными грамотрицательными возбудителями допускается назначение фторхинолонов у детей.
Учитывая, что пиелонефрит у детей, особенно у мальчиков, развивается на фоне аномалий развития, решающим фактором, определяющим эффективность терапии, является хирургическое вмешательство.
Путь введения антибиотиков
При легком и среднетяжелом течении терапию следует проводить пероральными препаратами.
При тяжелом течении лечение необходимо начинать с парентерального введения и затем, по мере улучшения состояния переходить на пероральный прием (ступенчатая терапия).
Длительность терапии
При остром цистите 7 дней. Терапия одной дозой у детей не рекомендуется ввиду частого развития рецидивов.
При остром пиелонефрите не менее 14 дней.
Профилактика рецидивов
Пациентам с рецидивами ИМП (>3 мес в течение года) назначается нитрофурантоин в дозе 1-2 мг/кг/сут в течение 6-12 месяцев. Если в течение периода профилактики эпизоды инфекции не возникают, то лечение прекращается. В противном случае, оно возобновляется вновь.
Типичные ошибки при проведении антибиотикотерапии
- Выбор препарата без учета спектра активности антибиотика, особенностей его фармакокинетики, нежелательных лекарственных реакций (НЛР).
При острой ИМП у детей не следует назначать цефалоспорины I поколения, так как они имеют недостаточно высокую активность в отношении грамотрицательной флоры.
Назначение при пиелонефрите нитрофурантоина, нитроксолина, пипемидовой кислоты нецелесообразно в связи с тем, что препараты не создают терапевтических концентраций в паренхиме почек.
Ко-тримоксазол и ампициллин не могут быть рекомендованы для лечения инфекций МВП из-за высокой резистентности к ним E.coli, а ко-тримоксазол ещё из-за высокого риска развития тяжелых НЛР (синдромы Стивенсона-Джонсона и Лайелла).
Фторхинолоны вследствие риска развития хондропатии у детей как правило не применяются. Исключением является выделение из мочи уропатогенов, устойчивых к другим антибиотикам.
Использование фитопрепаратов с лечебной и профилактической целью при ИМП у детей в контролируемых клинических исследованиях не доказано.
- Неверный путь и кратность введения препарата
В/м введение гентамицина при остром цистите или нетяжелом пиелонефрите при наличии эффективных пероральных антибиотиков (амоксициллин/клавуланат); парентеральное введение антибиотиков в амбулаторных условиях; назначение аминогликозидов 3 раза в сутки при равной эффективности и безопасности однократного введения.
- Длительность терапии
Увеличение продолжительности терапии при остром цистите существенно не влияет на эффективность, но увеличивает риск НЛР.
С другой стороны антибиотикотерапия должна продолжаться минимум 7 дней. Недопустимо использование у детей терапии одной дозой.
Режим дозирования антибактериальных препаратов
для лечения ИМП у детей
| Препарат | Доза | |
|---|---|---|
| Внутрь | Парентерально | |
| Амоксициллин | 30-60 мг/кг/сут в 3 приема | |
| Ампициллин | 30-50 мг/кг/сут в 4 приема | Старше 1 мес 50-100 мг/кг/сут в 4 введения |
| Амоксициллина/клавуланат | 3 мес-12 лет 20-40 мг/кг/сут (по амоксициллину) в 3 приема | 3 мес-12 лет 90-120 мг/кг/сут (расчет на весь препарат) в 3-4 введения |
| Старше 12 лет 375-625 мг 3 раза в сутки | Старше 12 лет 1,2 г х 3-4 раза в сутки | |
| Ампициллин/сульбактам | 50 мг/кг/сут в 2 приема | 150 мг/кг/сут в 3-4 введения |
| Цефаклор | 20-40 мг/кг/сут в 2-3 приема | |
| Цефуроксим натрия | | 50-100 мг/кг/сут в 3-4 введения |
| Цефуроксим аксетил | 30 мг/кг/сут в 2 при | |
| Цефотаксим | | Старше 1 мес 50-100 мг/кг/сут в 2-3 введения |
| Цефтибутен | 9 мг/кг/сут в 1-2 приема | |
| Цефоперазон | | 50-100 мг/кг/сут в 2-3 введения |
| Цефтриаксон | | Старше 1 мес 20-75 мг/кг/сут в 1-2 введения |
| Цефепим | | Старше 2 мес 50 мг/кг/сут в 3 введения |
| Гентамицин | | 3-5 мг/кг/сут в 1-2 введения |
| Нетилмицин | | 4-7,5 мг/кг/сут в 1-2 введения |
| Амикацин | | 15-20 мг/кг/сут в 1 введения |
| Имипенем | | Старше 1 мес 60-100 мг/кг/сут в 3-4 введения |
| Меропенем | | Старше 3 мес 10-12 мг/кг/сут в 3 введения |
| Ко-тримоксазол | Старше 2 мес 6-8 мг/кг/сут в 2 приема | Старше 2 мес 6-8 мг/кг/сут в 2 введения |
| Нитрофурантоин | Старше 1 мес 5-7 мг/кг/сут в 4 приема | |
Литература
- Антибактериальная терапия. Практическое руководство. Под редакцией Л.С. Страчунского, Ю.Б. Белоусова, С.Н. Козлова; Москва, 2000.
- Зоркин С.Н. Применение антибиотиков при лечении инфекций мочевыводящих путей у детей. Клиническая антимикробная терапия, т.1: 1999 (3): 101-105.
- Marks M.J., Arrieta A.C. Urinary tract infections / Textbook of Pediatric Infectious Diseases, Ed. Feigin R.D., Cherry J.D. 4th ed., W.B. Saunders Co., 1998; 483-503.
- Hobermann A. e.a. Treatment of urinary tract infections. Pediatr. Infect. Dis. J., 1999; 18: 1020-1021.
| © 2000-2009 НИИАХ СГМА | ||
Источник
Лечение инфекции мочевых путей у детей — выбор антибиотика
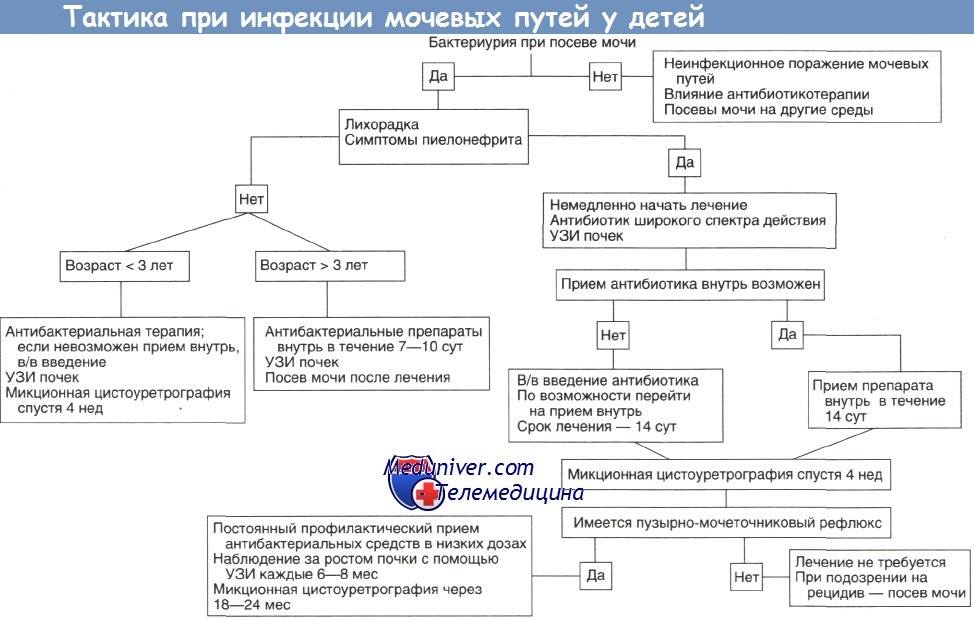
Лечение инфекций мочевых путей начинается с их профилактики, которая сводится к выявлению и устранению предрасполагающих факторов; к сожалению, зачастую их обнаруживают только при обследовании по поводу уже имеющегося заболевания. При целенаправленном расспросе можно выявить запоры, нарушения мочеиспускания и т. д. Если ребенок с рецидивирующими инфекциями мочевых путей мало пьет и мочится всего дважды в сутки, то рекомендуют увеличить потребление жидкости.
Детей с повышенным риском пузырно-мочеточникового рефлюкса и инфекции мочевых путей (братьев и сестер детей с пузырно-мочеточниковым рефлюксом, детей грудного возраста с признаками расширения почечной лоханки при УЗИ в пренатальном периоде) следует без промедления обследовать. При наличии у них лихорадки неизвестного происхождения необходим посев мочи.
До получения результатов посева и определения чувствительности возбудителя антибиотикотерапию часто начинают эмпирически на основании клинической картины и изменений в общем анализе мочи. Еще до выбора препарата необходимо принять решение, каким будет путь введения — внутрь или парентерально. Так как многие антибиотики выводятся посредством клубочковой фильтрации и канальцевой секреции, в почках и моче достигаются очень высокие их концентрации.
Следовательно, в отсутствие рвоты прием препарата внутрь вполне приемлем даже в случаях высокой лихорадки, когда наиболее вероятно поражение почечной паренхимы. Из-за того что возбудитель и его чувствительность к антибиотику изначально не известны, парентеральный путь введения предпочтительнее у грудных детей, детей младшего возраста и при очень тяжелом течении инфекции.
Ранее большинство инфекций мочевых путей вызывалось заведомо чувствительными к амоксициллину или к триметоприму/сульфаметоксазолу штаммами Escherichia coli. В последнее время, по данным многих клиник, участились случаи устойчивости к этим препаратам, и эмпирическую антибиотикотерапию следует начинать с цефалоспоринов третьего поколения. В последующем лечение проводят с учетом результатов чувствительности возбудителя, но предпочтение все же по возможности отдается амоксициллину — он значительно дешевле и имеет более узкий спектр.
Оптимальная продолжительность лечения точно не определена. Данные исследований, посвященных коротким курсам антибиотикотерапии (например, прием антибиотика однократно или в течение 1—3 сут) у детей, противоречивы и неубедительны, и такой подход не рекомендуется. При неосложненном цистите достаточно 7—10 сут лечения, тогда как детям с пиелонефритом или подозрением на него показано лечение в течение 14 сут. Симптоматика на фоне антибактериальной терапии часто быстро исчезает, но может и сохраняться в течение нескольких суток. При сохранении симптоматики дольше 48 ч следует провести повторный посев мочи. Контрольный посев можно выполнить спустя 72 ч и более после завершения антибактериальной терапии.
Профилактическое лечение после инфекции мочевых путей у детей грудного возраста назначают, ориентируясь на результаты микционной цистоуретрографии. Постоянно его обычно проводят детям младшего возраста с пузырно-мочеточниковым рефлюксом, частичной обструкцией мочевых путей или нарушениями мочеиспускания. Профилактика позволяет также прервать порочный круг у детей с рецидивирующими инфекциями мочевых путей в отсутствие анатомических аномалий. Лучше всего назначать препараты, эффективность которых при профилактике инфекции мочевых путей доказана клиническими испытаниями: триметоприм/сульфаметоксазол, нитрофурантоин, сульфафуразол.
Все эти препараты не лишены недостатков: триметоприм/сульфаметоксазол противопоказан детям в возрасте до 2 мес, нитрофурантоин часто вызывает желудочно-кишечные нарушения, а сульфафуразол надо принимать 4 раза в сутки. В связи с этим детям в возрасте до нескольких месяцев часто назначают амоксициллин. Он хорошо переносится, но его эффективность не доказана, и возможна инфекция устойчивым к нему микроорганизмом. Продолжительность профилактического лечения подбирается индивидуально. Например, у ребенка с пузырно-мочеточниковым рефлюксом профилактику следует проводить в течение 1—2 лет минимум или до нормальной картины при микционной цистоуретрографии.
В некоторых случаях родители не соглашаются на проведение повторных микционных цистоуретрографии, и тогда профилактический прием антибиотика отменяют, но снова назначают его при рецидиве. У ребенка без пузырно-мочеточникового рефлюкса, но с рецидивирующей инфекцией мочевых путей желательно добиться ремиссии длительностью 4—6 мес, что также может быть достигнуто профилактическим назначением антибиотиков. При длительном лечении больные часто перестают соблюдать врачебные предписания, и поэтому очень важны постоянное наблюдение и проведение соответствующих бесед.
Пузырно-мочеточниковый рефлюкс успешно устраняется реимплантацией мочеточников (уретероцистонеостомией). Однако, по имеющимся данным, убедительного снижения как заболеваемости инфекциями мочевых путей, так и риска нефросклероза это не дает. Хирургическое лечение пузырно-мочеточникового рефлюкса показано при рефлюксе V степени и рецидивирующей на фоне профилактической антибактериальной терапии инфекции мочевых путей. Его проводят также детям старше 12 лет, страдающим стойким пузырно-мочеточниковым рефлюксом и рецидивами пиелонефрита, потому что самопроизвольно пузырно-мочеточниковый рефлюкс по достижении этого возраста проходит крайне редко. У девочек в последующем он может предрасполагать к развитию инфекции мочевых путей во время беременности.
— Также рекомендуем «Прогноз инфекции мочевых путей у детей»
Оглавление темы «Болезни мочевых путей и почек»:
- Факторы риска и сопутствующие болезни инфекции мочевых путей у детей
- Клиника инфекции мочевых путей у детей — проявления
- Методы обследования при инфекции мочевых путей у детей
- Пузырно-мочеточниковый рефлюкс у детей — причины, диагностика
- Лечение инфекции мочевых путей у детей — выбор антибиотика
- Прогноз инфекции мочевых путей у детей
- Причины острой почечной недостаточности (ОПН) у детей
- Клиника и диагностика острой почечной недостаточности (ОПН) у детей
- Лечение острой почечной недостаточности (ОПН) у детей
- Причины и диагностика гломерулопатий у детей
Источник
Некоторые важные факты о заболевании
Под инфекцией мочевыводящих путей (в том числе и у детей) подразумевается резкий рост количества болезнетворных бактерий в мочевом тракте. Чаще всего бактерии попадают в отделы мочевого тракта из воспаленных половых органов. В большинстве случаев инфекция мочевыводящих путей (ИМВП) у детей бывает спровоцирована деятельностью таких бактерий как кишечная палочка, энтерококк, протей и клебсиелла.
У взрослых инфекции мочевыводящих путей, как правило, сопровождаются неприятными симптомами (частое и болезненное мочеиспускание, острые боли в нижней части живота и т.п.), а вот в случае с детьми все эти признаки воспалительного процесса при ИМВП нередко отсутствуют, за исключением высокой температуры. Другими словами если у ребенка повысилась температура в отсутствии каких-либо других симптомов, врачи не без основания начинают подозревать у него именно возникновение инфекции мочевыводящих путей. Опровергнуть или подтвердить эти предположения можно с помощью общего анализа мочи.
У детей ИМВП распространены, увы, достаточно широко: например, среди ребятишек младшего школьного возраста в среднем около 8% девочек и 2% мальчиков уже имеют рецидивы той или иной инфекции мочевыводящих путей.
Инфекция мочевыводящих путей у детей: причины
Надо сказать, что попадание опасных бактерий в мочевыделительную систему ребенка отнюдь еще не означает стопроцентный старт заболевания. Инфекция мочевыводящих путей у детей начинает развиваться только на фоне некоторых сопутствующих факторов, которые способствуют воспалению. К таким факторам относятся:
- Нарушение обмена веществ в организме;
- Общее переохлаждение организма или местное переохлаждение в области почек;
- У мальчиков нередко инфекция мочевыводящих путей возникает на фоне фимоза (определенная аномалия строения полового члена);
- Инфекции желудочно-кишечного тракта;
- Нарушение правил личной гигиены ребенка (во избежании чего родители должны знать элементарные приемы — как подмывать мальчика и как подмывать девочку).
Переохлаждение — одна из наиболее распространенных причин возникновения инфекции мочевыводящих путей у детей. При переохлаждении наступает спазм сосудов почек, что приводит к нарушении фильтрации мочи, вместе с тем уменьшается давление в мочевыводящей системе и все это вкупе нередко и провоцирует начало воспалительного процесса. Особенно часто инфекция мочевыводящих путей возникает именно тогда, когда ребенок длительное время сидит на холодном камне, металлических качелях и т.п.
Симптомы инфекции мочевыводящих путей у детей
В некоторых случаях ИМВП у детей протекает бессимптомно, за исключением повышения температуры. По сути сам по себе жар у ребенка в отсутствии каких-либо других видимых симптомов болезни нередко сигнализирует именно о начале воспаления в мочевом тракте (повторимся: в этом случае следует провести общий анализ мочи ребенка). Но бывают ситуации, когда инфекция мочевыводящих путей у детей проявляет себя следующими признаками:
- Частое мочеиспускание при крайне маленьком объеме мочи, выделяемой «за раз»;
- Ребенок жалуется на болезненные ощущения или жжение во время «походов в туалет»;
- Ребенок жалуется на боли в нижней части живота;
- Моча приобретает нехарактерные цвет, плотность или запах;
- Недержание мочи (особенно по ночам) в возрасте старше 7-8 лет;
- Постоянная жажда;
- Может измениться общее состояние и поведение ребенка — малыш становится вялым, капризным, плаксивым, теряет аппетит и т.п.
Лечение инфекции мочевыводящих путей у детей
Диагноз ИМВП не выносится без подтверждения со стороны лабораторных исследований мочи (при общем анализе мочи на инфекционный процесс в мочевом тракте указывает аномально большое количество лейкоцитов с преобладанием нейтрофилов). Иногда ребенку также назначаются УЗИ или рентгеновское изучение особенностей строения мочевыводящей системы. В случае, если диагноз ИМВП подтвердился, то врач назначает антибактериальную терапию.
Основа эффективного лечения любой инфекции мочевыводящих путей у детей и взрослых — это прием соответствующих возрасту и медицинской ситуации антибиотиков. Уже по прошествии 24-48 часов после начала приема препаратов самочувствие ребенка заметно улучшится, но родителям важно помнить, что для истинного выздоровления необходимо выдержать полный курс антибактериальной терапии, который в среднем составляет 7-14 дней.
Если инфекцию мочевыводящих путей у ребенка во время не пролечить (либо просто «прошляпить» начало воспаления, либо намеренно игнорировать медицинское вмешательство), то ее запущенная форма грозит детскому здоровью определнными осложнениями. Наиболее частое из которых — хронический пиелонефрит, иными словами — воспаление почек.
Как правильно собрать детскую мочу для анализа
Поскольку достоверность диагноза при подозрении на инфекцию мочевыводящих путей основывается на результате анализа мочи ребенка, очень важно правильно собрать материал для этого анализа и вовремя его сдать. И знать, какие ошибки в этом деле допускаются чаще всего:
- Для сбора мочи желательно не использовать баночку, которая до этого момента уже имела в себе какое-либо содержимое (например, вы купили ее вместе с детским питанием/ маринованными огурцами/ джемом или чем-то еще), а после она была помыта с мылом, средством для мытья посуды или стиральным порошком. Дело в том, что частицы любых веществ, побывавших в этой таре, могут так или иначе отразиться в анализах вашего ребенка, явно искажая картину происходящего. В идеале для сбора анализов нужно использовать специальные стерильные емкости, которые продаются в любой аптеке.
- Для сбора мочи у новорожденных и грудничков давно уже придуманы удобные устройства — особые мочеприемники, которые избавляют родителей от необходимости «выжимать» подгузники или караулить возле малыша, распластанного на клеенке… Эти приспособления совершенно безопасны, они герметично приклеиваются к половым органом ребенка, не вызывают у младенца никакого дискомфорта и элементарно снимаются.
- Между моментом сбора мочи и ее поступлением в лабораторию должно пройти не более 1,5 часов. Иными словами, нельзя собирать мочу у ребенка перед сном, затем ставить ее в холодильник, а с утра «на голубом глазу» сдавать такой материал в лабораторию — этот анализ не будет достоверным.
Можно ли лечить ИМВП «народными» средствами?
Увы, но когда дело касается лечения детей от той или иной болезни, родители (по незнанию или в силу устоявшихся клише) путают — в каких случаях какой способ лечения уместен. Вот и получается, что мы зачастую даем нашим детям сильнейшие лекарства в ситуациях, когда вполне можно обойтись и без них (самый яркий пример — применение антибиотиков при ОРВИ у детей якобы в профилактических целях), и в то же время пытаемся лечить бактериальные инфекции отварами и примочками «по бабушкиному рецепту».
В случае с возникновением инфекции мочевыводящих путей родители должны четко осознавать — это опасное бактериальное заболевание, которое со временем без должного лечения очень рискует перерасти в хроническую форму и дать осложнения.
Применение современных антибактериальных средств для лечения ИМВП — единственное адекватное и эффективное лечение. Но какой именно антибиотик будет наиболее действенным и при этом безопасным — вам скажет врач, основываясь на ситуации и индивидуальных особенностях ребенка.
Однако справедливости ради стоит сказать, что несколько лет назад в Европе проводились исследования с участием женщин, больных циститом (одна из форм ИМВП), результат которых показал, что употребление концентрированного клюквенного сока значительно способствует уменьшению числа бактерий в мочевом тракте. Иными словами, клюква помогала убивать вредные бактерии при инфекции мочевыводящих путей у дам. Никаких подобных исследований с участием детей до сих пор не проводилось. Однако, логично предположить, что если у вашего ребенка нет аллергии на клюкву, то совершенно не лишним будет включить ее в рацион ребенка с диагнозом ИМВП.
И также стоит помнить: никакие лекарственные антибиотики не могут употребляться в качестве профилактики (в том числе и против развития инфекции мочевыводящих путей у детей), а вот клюквенные морсы, кисели и варенье — наоборот, могут стать надежными и вкусными защитниками от инфекции.
Источник

