Анализы определяющие воспаление легких
Пневмония – это острое заболевание с вовлечением респираторных отделов лёгкого, которое возникает самостоятельно или как осложнение основного недуга. Воспаление лёгких вызывают бактерии, вирусы, грибы. Анализы при пневмонии позволяют определить тяжесть и этиологию течения заболевания.
Пневмония
Показания к обследованию
Скрининг на предмет пневмонии назначается при определённых условиях. Диагностическими критериями развития воспаления лёгких являются:
- данные анамнеза;
- результаты клинического обследования: лихорадка (повышение температуры не всегда может указывать на тяжесть заболевания), проявления интоксикации, кашель, дыхательная недостаточность;
- выслушивание при помощи стетофонендоскопа: слышны крепитация и разнокалиберные хрипы;
- при перкуссии (выстукивании) лёгочных полей наблюдается притупление перкуторного звука;
- метаболический или смешанный ацидоз (ставится в результате интерпретации исследования на кислотно-основное состояние).
Для подтверждения диагноза используется рентгенологическое исследование органов грудной клетки (обнаруживаются очаговые инфильтраты). Лабораторные исследования помогают определить тяжесть течения болезни и результативность антибактериальной терапии, но не являются ведущими при постановке диагноза.
Разновидности анализов
При подозрении на пневмонию существует определённый план обследования, который состоит из:
Рентген легких
- рентгенологического исследования в двух проекциях (для определённых видов возбудителей характерна своя картина на снимке);
- общего анализа крови;
- общего анализа мочи;
- биохимического анализа крови, на котором особое внимание уделяется показателям острофазной реакции;
- вирусологического и бактериологического исследований;
- бактериоскопии.
У детей грудного возраста и новорождённых внимание следует обратить на результаты исследования протромбинового индекса, кислотно-основного состояния и электролитов. Взрослые пациенты нуждаются в определении этих показателей только при тяжёлом, затяжном течении заболевания или развитии осложнений. Данные анализы – одни из основных в условиях реанимационного отделения.
Какие показатели свидетельствуют о пневмонии
В общем анализе крови при пневмонии обнаруживаются:
Лейкоцитоз
- лейкоцитоз (в случае вирусной этиологии пневмонии уровень лейкоцитов может быть нормальным или сниженным);
- сдвиг лейкоцитарной формулы влево (обозначает увеличение количества молодых форм нейтрофилов);
- скорость оседания эритроцитов выше нормальных значений (15 мм/ч для женщин и 10 мм/ч для мужчин);
- относительный лимфоцитоз указывает на патогенную микрофлору, ставшую причиной пневмонии.
При расшифровке следует учитывать, что повышение количества лимфоцитов является нормой для детей 4-5 лет до периода физиологического перекрёста лейкоцитарной формулы. По тому, насколько повышены эти показатели, можно судить о тяжести протекания патологического процесса.
У людей пожилого возраста лейкоцитарная формула может не отражать тяжести состояния из-за снижения реактивности организма. При микоплазменной пневмонии лейкопения сочетается с высоким показателем СОЭ. Относительное содержание гранулоцитов (базофилов и эозинофилов) и агранулоцитов (моноцитов) снижается (если воспаление имеет неаллергическую или паразитарную природу). 90% случаев пневмонии имеют бактериальную этиологию.
У ребёнка подобные изменения крови могут быть следствием прививки и прорезывания зубов. У грудничков встречается реакция на смену питания (при вводе первого прикорма).
В биохимическом исследовании крови следует обратить внимание на острофазовые показатели (С-реактивный белок, фибриноген, серомукоид, церулоплазмин). В этом анализе можно отслеживать состояние не только легких, но и других органов человеческого тела.
При исследовании кислотно-основного состояния важны показатели pH, стандартных бикарбонатов и буферных оснований. Они напрямую будут зависеть от тяжести состояния пациента при воспалении лёгких.
За общим анализом мочи требуется тщательное наблюдение, ведь он помогает следить за состоянием почек. Может возникать альбуминурия, а в некоторых случаях – эритроцитурия и цилиндрурия. Снижается выделение хлоридов почками.
В тяжёлом состоянии больного анализы необходимо брать в любое время суток, но для лучшей их интерпретации стоит сдать утром на голодный желудок.
У пожилых людей наблюдаются проблемы с интерпретацией анализов и клинической картины из-за их стёртости.
Лабораторные критерии тяжёлой внебольничной пневмонии:
- общий анализ крови: анемия (уровень гемоглобина ниже 90 г/л), тромбоцитопения (меньше 150х109/л), снижение гематокрита ниже 30%;
- биохимический анализ крови: уровень мочевины крови выше 10 ммоль/л, глюкоза выше 14 ммоль/л;
- исследование кислотно-основного состояния: гипоксемия (индекс оксигенации меньше 250 мм рт. ст.), ацидоз (pH меньше 7,35);
- исследование уровня электролитов (уровень натрия меньше 130 ммоль/л).
Если состояние пациента не улучшилось после назначенной терапии, и на рентгенограмме есть очаги нетипичной для внебольничной пневмонии локализации, то можно заподозрить атипичную пневмонию.
Исследование мокроты
Встречается малосимптомный (скрытый) тип воспаления лёгких, когда на фоне лечения острой респираторной инфекции у пациента остаются симптомы интоксикации. В таком случае рентгенологическое исследование может подтвердить развитие пневмонии. При подозрении на атипичное течение воспаления лёгких и при большом риске развития осложнений используются сложные иммунологические, серологические и вирусологические методы.
Исследование мокроты помогает выявить этиологию воспалительного процесса. При большом количестве эозинофилов пневмония имеет аллергическую или паразитарную природу, при туберкулёзе – в мокроте обнаруживаются микобактерии туберкулёза, а при микозных поражениях – мицеллы грибов и отсутствие гноеродной флоры.
При бактериоскопии проводится окраска мазка бронхиального секрета по Граму для определения превалирующей флоры (грамположительной или грамотрицательной), что помогает в выборе терапии пневмонии.
У маленьких детей мокрота не исследуется, так как они не умеют её откашливать.
В условиях затяжного течения воспаления лёгких либо развития тяжёлых осложнений исследуется иммунологическая реактивность организма. Если в результате анализов выявляются нарушения, то требуется иммуномодулирующая терапия.
Если при проведении лабораторных исследований найдены изменения воспалительного характера, следует обратиться к врачу с целью исключения развития пневмонии и назначения правильного лечения. Течение болезни у подростка и взрослого человека не отличается.
В качестве профилактики заболеваний каждому раз в год нужно проходить обследование и сдавать анализы. Расшифровку результатов должен проводить специалист, не следует выставлять диагноз себе самостоятельно.
Источник
Пневмония (или воспаление легких) — острое респираторное инфекционное заболевание, вызывающее поражение легочной ткани. Основные ее симптомы — кашель (сухой или с мокротой), повышение температуры тела до 39 градусов, одышка, боли в грудной клетке со стороны поражения, повышенная потливость и общая слабость.
Однако, как было выявлено при новой инфекции COVID-19, больной какое-то время может не чувствовать ухудшения состояния и не жаловаться на повышение температуры. В некоторых случаях врачи обнаруживали пневмонию на поздних сроках, когда уже появлялись признаки дыхательной недостаточности.
Медики отмечают, что так называемая бессимптомная пневмония отличается скрытым протеканием и представляет собой достаточно серьезное заболевание, которое трудно диагностировать. Однако совершенно бессимптомным это заболевание назвать нельзя.
Как заподозрить бессимптомную пневмонию?
В случае с бессимптомной, или скрытой, пневмонией у больного вместо кашля и высокой температуры может наблюдаться снижение настроения, быстрая утомляемость и одышка. Также у человека наблюдается учащенное дыхание и проблемы с возможностью вдохнуть — нехватка воздуха. У заболевшего может измениться цвет кожных покровов — лицо становится бледным из-за нехватки кислорода. Еще одним признаком является ощущение высокой температуры при ее малых показателях.
Согласно клиническим рекомендациям Минздрава РФ, подозрение на пневмонию должно возникать при наличии у больного лихорадки в сочетании с жалобами на острый кашель, одышку, отделение мокроты и/или боль в грудной клетке, связанную с дыханием или кашлем. Пациенты часто жалуются на немотивированную слабость, утомляемость, ознобы, сильное потоотделение по ночам. Развитию пневмонии могут предшествовать симптомы поражения верхних дыхательных путей (боли в горле, насморк и др.).

У лиц пожилого возраста характерные для пневмонии жалобы могут отсутствовать. В клинической картине заболевания могут быть такие симптомы, как сонливость или беспокойство, спутанность сознания, анорексия, тошнота, рвота. Нередко пневмония у данной категории пациентов «дебютирует» симптомами декомпенсации хронических сопутствующих заболеваний (сахарного диабета, хронической сердечной недостаточности и др.). Скрытая пневмония может наблюдаться у больных с ослабленным иммунитетом.
Какие анализы и обследования следует сделать при подозрении на пневмонию?
Диагностический алгоритм при подозрении на пневмонию включает сбор анамнеза, оценку жалоб, физическое обследование, комплекс лабораторных и инструментальных исследований, объем которых определяется тяжестью течения заболевания, а также наличием и характером осложнений, сопутствующими заболеваниями.
Амбулаторным больным с подозрением на пневмонию назначают общий анализ крови (при пневмонии будет отмечаться повышенное число лейкоцитов, увеличение количества палочкоядерных нейтрофилов и СОЭ), пульсоксиметрию (диагностическая процедура, позволяющая определить насыщение крови кислородом) и обзорную рентгенографию органов грудной полости в прямой и боковой проекциях. Пневмонию не всегда удается обнаружить обычной рентгенографией легких, поэтому пациентам с подозрением на воспаление легких врачи могут проводить рентгеновскую компьютерную томографию (КТ). У госпитализированных пациентов спектр рекомендованных исследований дополнительно включает биохимический анализ крови и электрокардиографию.
Оставить
комментарий (1)
Источник
Анализ крови при пневмонии, если были выполнены все подготовительные рекомендации, способен с высокой достоверностью показать наличие заболевания.
При любых симптомах общий анализ крови считается обязательным как для взрослых, так и для детей.
Показатели, которые оцениваются при общем исследовании крови, позволяют определить факт наличия пневмонии, в том числе и у ребенка.
Особенности определения
При любых жалобах пациента на недомогание врач в обязательном порядке назначает общий анализ крови. Такое исследование проводится и при подозрениях на пневмонию.
С помощью него можно получить все основные показатели крови взрослых и детей, на основании которых и определяется та или иная патология.
Конечно, для более точной постановки диагноза, скорее всего, потребуются дополнительные типы диагностик, однако предварительные выводы о наличие патологии уже можно будет сделать.
Фото:
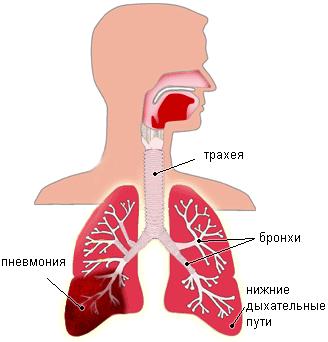
Так, при подозрениях на пневмонию, помимо анализа крови, определить заболевание позволяет также рентгенография и микроскопия мокроты.
Лучше всего, если необходимо максимально точно установить факт воспаления легких, то использовать все эти обследования в комплексе.
Исследование крови способно наиболее достоверно показать наличие в организме воспалительного процесса, кроме того, оно дает возможность с высокой вероятностью оценить его интенсивность и характер.
Анализ крови на выявление пневмонии проводится по назначению врача в любом медицинском учреждении, в котором есть своя собственная лаборатория.
В этом случае при исследовании образца крови работник лаборатории тщательно изучает ее лейкоцитарную формулу, чтобы наиболее точно предположить этиологию заболевания, которая может быть как вирусного, так и бактериального характера.
Следует отметить, что анализ крови для выявления пневмонии назначается пациенту не менее двух раз: непосредственно перед самым началом лечения, когда необходимо подтвердить факт патологии, а также по его окончанию, чтобы подтвердить эффективность проведенной терапии.

В некоторых случаях исследование крови проводится и в период активной фазы лечения. Это дает возможность врачу оценить динамику проводимого лечения.
Такой анализ в обязательном порядке проводят не только среди взрослых, но и у детей, которые заболели пневмонией.
Когда в организме взрослых и детей активно развивается пневмония, то происходят определенные изменения и в кровяной жидкости.
В первую очередь в этом случае у взрослого и ребенка можно наблюдать лейкоцитоз, а также заметное ускорение СОЭ.
Кроме того, результаты исследования могут показать и сдвиг лейкоцитарной формулы несколько влево.
Чтобы правильно расшифровать результаты исследования, необходимо знать нормы всех основных показателей.
Кроме того, при проведении анализа на выявление пневмонии важно учитывать и все физиологические особенности каждого человека.
Видео:
Стоит отметить, что для взрослого и ребенка в нормальном состоянии количество лейкоцитов колеблется в пределах от 4 до 9 Г/л.
Воспаление легких увеличивает этот показатель до 60 Г/л, причем как у взрослых, так и у детей. То же самое относится и к индексу СОЭ, который резко возрастает при пневмонии.
Первые признаки пневмонии позволяет определить общий анализ крови, по результатам которого может быть назначена дополнительная диагностика.
Порядок расшифровки
Основную защитную функцию в организме от различного рода воспалений выполняют лейкоциты, которые являются одними из важнейших элементов кровяной жидкости.
В этом случае следует заметить, что среди данных элементов есть несколько разновидностей клеток, каждая из которых выполняет свою определенную функцию.
В медицине лейкоциты принято делить на бесцветные, фиолетовые и розовые. Цвет элемента хорошо виден под микроскопом.
Когда у взрослого или ребенка активно развивается пневмония, можно заметить резкое увеличение именно бесцветных клеток. Эта патология получила название нейтрофилез.
Нейтрофилы, которые и являются бесцветными клетками, между собой различаются по возрастным критериям.
Так, для здорового организма характерно соотношение, при котором количество молодых клеток находится в пределах 5 %, в свою очередь зрелых около 60 процентов.
Когда у пациента, в том числе и у ребенка, в организме прогрессирует пневмония, это соотношение резко нарушается.
Фото:
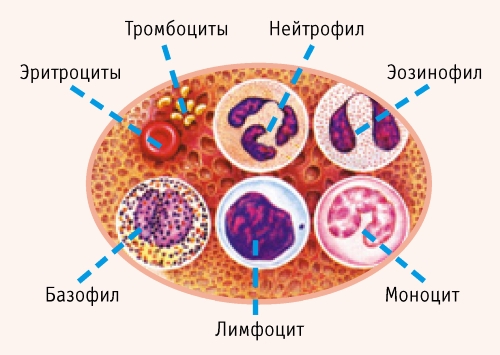
Чтобы иммунная система могла эффективно сопротивляться инфекции, ставшей причиной развития воспаления легких, необходим резкий рост именно молодых клеток.
Также при воспалении легких можно наблюдать некоторую дестабилизацию и в отношении индекса СОЭ.
Как правило, повышение показателя СОЭ наблюдается при разного рода воспалительных патологиях.
Между тем данное значение может несколько возрастать и в случае беременности, а также у пожилых людей.
Сильно от нормы в меньшую сторону отличается этот показатель у грудничков. Судить однозначно о том, что при изменении значения СОЭ в организме взрослого или ребенка развивается пневмония, нельзя.
В этом случае требуется дополнительная диагностика, например, биохимический анализ.
При пневмонии вирусного характера заметные изменения происходят и со значением ОАК. Здесь стоит отметить, что не всегда причиной увеличения лейкоцитов является рост нейтрофилов.
В том случае, когда воспаление легких спровоцировано каким-либо вирусом, то будет заметно резкое увеличение общего числа лимфоцитов, так как именно им отведена роль бороться с разного рода вирусами.
Принцип проведения расшифровки
Анализ крови при воспалении легких является наиболее доступным способом определить факт наличия данной патологии в организме, в том числе и у ребенка.
Первым признаком того, что у взрослых и детей действительно активно протекает пневмония, является резкое увеличение количества лейкоцитов в кровяной жидкости.
Какие именно показатели исследуются в крови при серьезных подозрениях на воспаление легких, сможет точно ответить лечащий врач.
Видео:
В лаборатории при исследовании крови пациента тщательно изучается лейкоцитарная формула, которая показывает ненормальное изменение процентного соотношения различных групп лейкоцитов.
Когда пациенту диагностирована острая очаговая пневмония, то можно наблюдать сдвиг этой формулы влево.
Наиболее достоверным анализом крови в плане определения пневмонии является биохимический. В этом случае в лаборатории обращают внимание на наличие фибриногена, а также С-реактивного белка.
Если оба этих индекса имеют повышенные значения, то это в полной мере свидетельствует о присутствии в организме воспалительного процесса.
Кроме того, при исследовании кровяной жидкости смотрят и на наличие сиаловых кислот.
У тех пациентов, у которых диагностировано хроническое воспаление легких, анализ крови показывает изменение всех основных индексов.
Когда болезнь находится в фазе ремиссии, исследование крови может показать результат, который будет соответствовать норме, так как на данный момент в организме воспалительный процесс отсутствует.
При малейших подозрениях на воспаление легких у взрослых и у детей рекомендуется сдать анализ крови как можно быстрей.
Видео:
Вы здесь:
Источник
Атипичная пневмония (тяжелый острый респираторный синдром) – инфекционное заболевание легких, которое сопровождается тяжелым течением и угрожает жизни человека. Его возбудителем является ранее неизвестный вирус из семейства коронаровирусов.
Вначале симптомы атипичной пневмонии похожи на проявления гриппа: повышение температуры, слабость, боли в мышцах, позже возникает сухой кашель. Вирус может вызывать пневмонию (воспаление легких), дыхательную недостаточность (состояние, при котором легкие не могут обеспечить насыщение крови необходимым количеством кислорода) и в некоторых случаях даже приводить к летальному исходу.
Впервые болезнь была зафиксирована в Китае в 2002 году. Через несколько месяцев случаи заболевания были выявлены в странах Азии, Европы, Северной Америки. В основном инфекция передается воздушно-капельным путем.
Высокая заболеваемость, смертность и быстрое распространение вируса вызвали серьезную настороженность со стороны экспертов в области здравоохранения. Совместными усилиями различных стран эпидемию удалось остановить. С 2004 года случаев заражения отмечено не было.
Синонимы русские
Тяжелый острый респираторный синдром.
Синонимы английские
Severe acute respiratory syndrome (SARS).
Симптомы
Течение заболевания можно разделить на две стадии.
1-я стадия:
- повышение температуры (до 38 °C и выше);
- головная боль;
- озноб;
- общая слабость;
- потеря аппетита;
- боли в мышцах;
- в некоторых случаях диарея.
2-я стадия:
- сухой кашель;
- одышка;
- дыхательная недостаточность (обуславливает снижение кислорода в крови).
Общая информация о заболевании
Возбудитель атипичной пневмонии относится к семейству коронаровирусов. Обычно они вызывают простудные заболевания с легким течением у людей, а у животных могут поражать легкие, желудочно-кишечный тракт, нервную систему, приводя к тяжелым заболеваниям. Ученые предполагают, что возбудитель атипичной пневмонии у людей эволюционировал из нескольких вирусов животных.
При чихании, кашле больного в воздух попадают вирусные частицы. Вдыхая их, здоровый человек может заразиться атипичной пневмонией. Некоторые исследователи считают, что заражение может происходить при попадании вирусных частиц с поверхности окружающих предметов (например, телефонных трубок, ручек дверей).
С момента проникновения инфекции в организм до появления первых симптомов проходит от 2 до 7 дней – этот промежуток времени называется инкубационным периодом. Затем возникают проявления заболевания. Наибольшая вероятность заражения – на второй неделе заболевания. Для профилактики распространения инфекции больные изолируются от окружающих.
Попадая в организм человека, вирус атипичной пневмонии вызывает повреждение легких. При этом возникает пневмония (воспаление легких), повреждаются альвеолы (специальные пузырьки, в которых происходит газообмен), функция дыхательной системы нарушается. Это приводит к дыхательной недостаточности (состояние, при котором нарушена функция легких и снижено количество кислорода в крови). В некоторых случаях может потребоваться перевод пациента на искусственную вентиляцию (функцию легких выполняет специальный дыхательный аппарат). Более тяжелое течение заболевания характерно для пациентов старшей возрастной категории (от 50 лет и выше), пациентов с заболеваниями сердечно-сосудистой системы, страдающих гепатитом, диабетом.
Кто в группе риска?
- Лица, контактировавшие с больным человеком (например, родственники, медицинский персонал).
* Группа риска более тяжелого течения заболевания:
- лица старше 50 лет;
- пациенты с заболеваниями сердечно-сосудистой системы, страдающие гепатитом, диабетом.
Диагностика
Во время появления первых случаев данного заболевания еще не существовало специфических методик диагностики атипичной пневмонии. Сейчас есть специальные лабораторные тесты для ее выявления.
К ним относятся:
- Определение РНК вируса в сыворотке крови с помощью обратно-транскрипционной полимеразной цепной реакции (ОТ-ПЦР). Это высокочувствительный метод диагностики, который позволяет выявить генетический материал (РНК) вируса в крови человека с помощью специальных лабораторных исследований. Присутствие РНК вируса подтверждает наличие возбудителя атипичной пневмонии.
- Определение РНК вируса в выделениях из дыхательного тракта с помощью ОТ-ПЦР. Для данного исследования берутся образцы выделений из дыхательного тракта. В полученном материале определяют наличие генетического материала (РНК) возбудителя атипичной пневмонии. На более поздних стадиях заболевания могут быть взяты образцы мочи и кала пациента.
- Определение антител к вирусу атипичной пневмонии методом иммуноферментного анализа. В ответ на проникновение инфекции иммунная система вырабатывает специальные белковые частицы – антитела. Они распознают и связывают чужеродные объекты (например, вирусные частицы). С помощью специальных лабораторных тестов выявляют антитела к возбудителю атипичной пневмонии. Недостаток метода заключается в том, что антитела начинают вырабатываться через некоторое время после попадания в организм возбудителя инфекции (для атипичной пневмонии этот период составляет около 21 дня).
- Общий анализ крови (без лейкоцитарной формулы и СОЭ). Позволяет определить основные показатели крови: количество эритроцитов, гемоглобина, лейкоцитов, тромбоцитов. При атипичной пневмонии снижено общее количество лейкоцитов, а также количество тромбоцитов.
- Лейкоцитарная формула. Белые кровяные тельца – лейкоциты представлены различными видами клеток: нейтрофилами, лимфоцитами, моноцитами. Данные клетки имеют различные функции, поэтому определение их количества, соотношения имеет важное диагностическое значение. При атипичной пневмонии уровень лимфоцитов понижен.
- Аланинаминотрасфераза (АЛТ). Фермент, который в больших количествах содержится в клетках печени. При ее поражении, в том числе при атипичой пневмонии, его концентрация в крови возрастает.
- Аспартатаминотрансфераза (АСТ). Фермент, который находится в клетках сердца, скелетной мускулатуры, печени, почек. При их повреждении, в частности при атипичной пневмонии, его уровень в крови возрастает.
Другие исследования
- Рентгенография органов грудной клетки. Недорогой и очень информативный метод при данном заболевании. Позволяет обнаружить характерные для атипичной пневмонии изменения в легких, которые наиболее часто возникают на 10-14-е сутки после появления симптомов.
- Измерение температуры тела. При атипичной пневмонии температура повышается. В аэропортах различных стран были установлены специальные сканеры, которые позволяли определить пассажиров с повышенной температурой. При выявлении таких пассажиров проводилось их детальное обследование, при необходимости дальнейшее лечение.
Лечение
Эффективного лечения атипичной пневмонии на сегодняшний день не существует. Используются препараты различных групп: противовирусные, антибиотики широкого спектра действия, глюкокортикоиды (гормоны коры надпочечников, которые обладают выраженным противовоспалительным действием) и др.
Лечение направлено на уменьшение выраженности симптомов заболевания, поддержание нарушенных функций организма (например, применение искусственной вентиляции легких), профилактику вторичных инфекционных осложнений (присоединение других возбудителей инфекции, которые могут вызывать поражение различных органов).
Ученые продолжают работать над созданием препарата для борьбы с вирусом, вызывающим атипичную пневмонию. Ведутся также исследования по разработке вакцины для ее профилактики.
Профилактика
Людям, контактирующим с больным человеком, необходимо:
- тщательно мыть руки с использованием дезинфицирующих средств;
- носить индивидуальные средства защиты (маски, одноразовые перчатки);
- обрабатывать с дезинфицирующими растворами окружающие предметы, поверхности, на которых могут присутствовать вирусные частицы.
Больных необходимо изолировать на время, пока не пройдет 10 дней с момента полного исчезновения симптомов атипичной пневмонии.
Рекомендуемые анализы
- Общий анализ крови
- Лейкоцитарная формула
- Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрансфераза (АСТ)
Литература
- Dan L. Longo, Dennis L. Kasper,J. Larry Jameson, Anthony S. Fauci, Harrison’s principles of internal medicine (18th ed.). New York: McGraw-Hill Medical Publishing Division, 2011.Chapter 186. Common Viral Respiratory Infections. Coronavirus Infections.
Источник

